
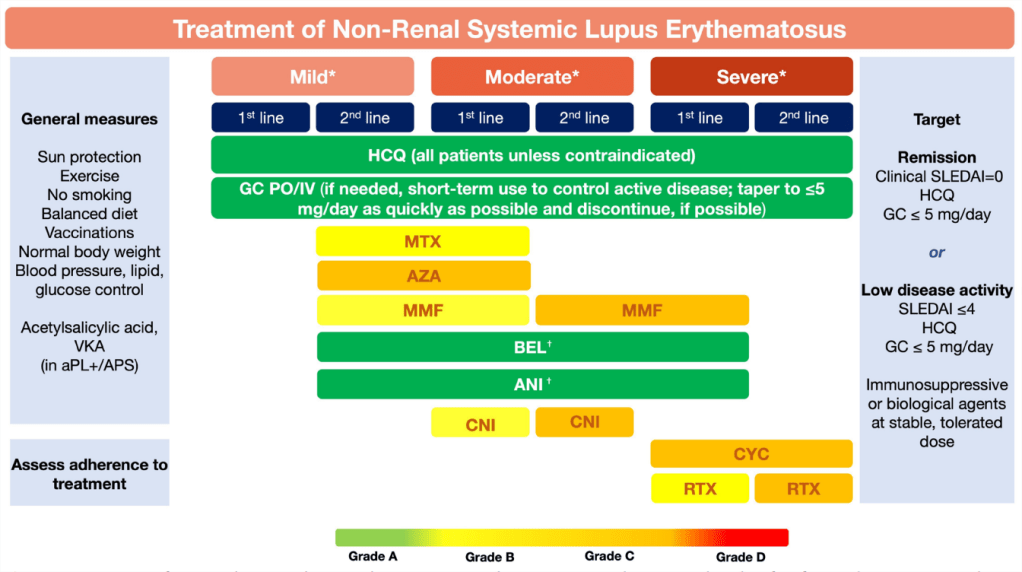
1. Se recomienda hidroxicloroquina para todos los pacientes, a menos que esté contraindicada, en una dosis objetivo de 5 mg/kg de peso corporal real/día, pero individualizada según el riesgo de exacerbación y Toxicidad retiniana.
2. Los glucocorticoides, si son necesarios, se dosifican según el tipo y la gravedad de la afectación orgánica y deben reducirse a una dosis de mantenimiento de ≤5 mg/día (equivalente a prednisona) y, cuando sea posible, , retirarlo; en pacientes con enfermedad de moderada a grave, se pueden considerar pulsos de metilprednisolona intravenosa (125 a 1 000 mg por día, durante 1 a 3 días).
3. En pacientes que no responden a la hidroxicloroquina (sola o en combinación con glucocorticoides) o pacientes que no pueden reducir los glucocorticoides por debajo de las dosis aceptables para uso crónico, la adición de agentes inmunomoduladores/inmunosupresores (p. ej., metotrexato, azatioprina o micofenolato y/o agentes biológicos (p. ej., belimumab o anifrolumab.
4. En pacientes con enfermedades que ponen en peligro los órganos o la vida, se debe considerar la ciclofosfamida intravenosa; en casos refractarios se puede considerar rituximab.
5. El tratamiento de la enfermedad cutánea activa debe incluir agentes tópicos (glucocorticoides, inhibidores de la calcineurina), antipalúdicos (hidroxicloroquina, cloroquina) y/o glucocorticoides sistémicos, según sea necesario, con anifrolumab, belimumab, metotrexato o micofenolato, considerados como tratamiento de segunda línea.
6. En la enfermedad neuropsiquiátrica activa atribuida al LES, se deben considerar glucocorticoides y agentes inmunosupresores para las manifestaciones inflamatorias y agentes antiplaquetarios/anticoagulantes para las manifestaciones relacionadas con anticuerpos aterotrombóticos/antifosfolípidos (aPL).
7. Para el tratamiento agudo de la trombocitopenia autoinmune grave, glucocorticoides en dosis altas (incluidos pulsos de metilprednisolona intravenosa), con o sin inmunoglobulina G intravenosa y/o rituximab, y/o se debe considerar ciclofosfamida intravenosa en dosis altas, seguida de terapia de mantenimiento con rituximab, azatioprina, micofenolato o ciclosporina.
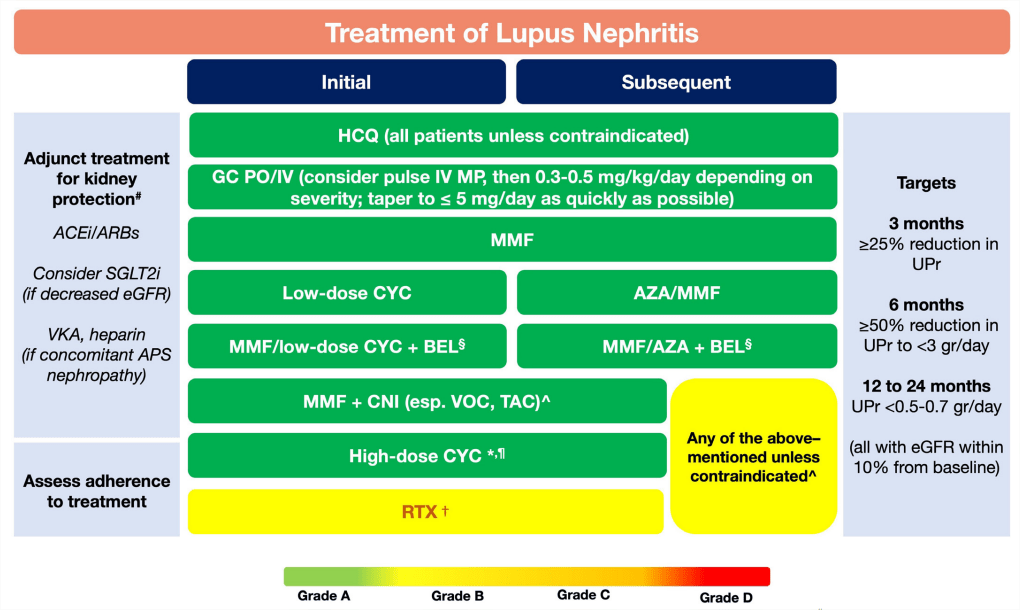
8. Los pacientes con nefritis lúpica proliferativa activa deben recibir dosis bajas (EuroLupus) de ciclofosfamida o micofenolato intravenosos y glucocorticoides (pulsos de metilprednisolona intravenosa seguidos de dosis orales más bajas); Se debe considerar la terapia combinada con belimumab (ya sea con ciclofosfamida o micofenolato o inhibidores de la calcineurina (especialmente voclosporina o tacrolimus, combinados con micofenolato)-
9. Después de la respuesta renal, el tratamiento de la NL debe continuar durante al menos 3 años; los pacientes inicialmente tratados con micofenolato solo o en combinación con belimumab o un inhibidor de la calcineurina deben continuar tomando estos medicamentos, mientras que micofenolato o azatioprina deben reemplazar la ciclofosfamida para aquellos tratados inicialmente con ciclofosfamida sola o en combinación con belimumab .
10. En pacientes con alto riesgo de insuficiencia renal (definida como tasa de filtración glomerular reducida, presencia histológica de medias lunas celulares o necrosis fibrinoide o inflamación intersticial grave), dosis altas (régimen de los Institutos Nacionales de Salud) de ciclofosfamida intravenosa en combinación con pulsos de metilprednisolona intravenosa, se puede considerar.
11. En pacientes con LES que logran una remisión sostenida, se debe considerar una disminución gradual del tratamiento, retirando primero los glucocorticoides.
12. El LES asociado con el síndrome antifosfolípido trombótico (SAF) debe tratarse con antagonistas de la vitamina K a largo plazo después del primer evento trombótico arterial o venoso no provocado; Se debe considerar aspirina en dosis bajas (75 a 100 mg/día) en pacientes con LES/sin SAF con perfil de aPL de alto riesgo.
13. Se deben realizar inmunizaciones para la prevención de infecciones (virus herpes zóster, virus del papiloma humano, influenza, COVID-19 y neumococo), manejo de la salud ósea, nefroprotección y riesgo cardiovascular y detección de neoplasias malignas.
https://ard.bmj.com/content/early/2023/10/11/ard-2023-224762
Descubre más desde Medicina Cardiometabólica
Suscríbete y recibe las últimas entradas en tu correo electrónico.

