Los 10 mensajes principales para llevar a casa
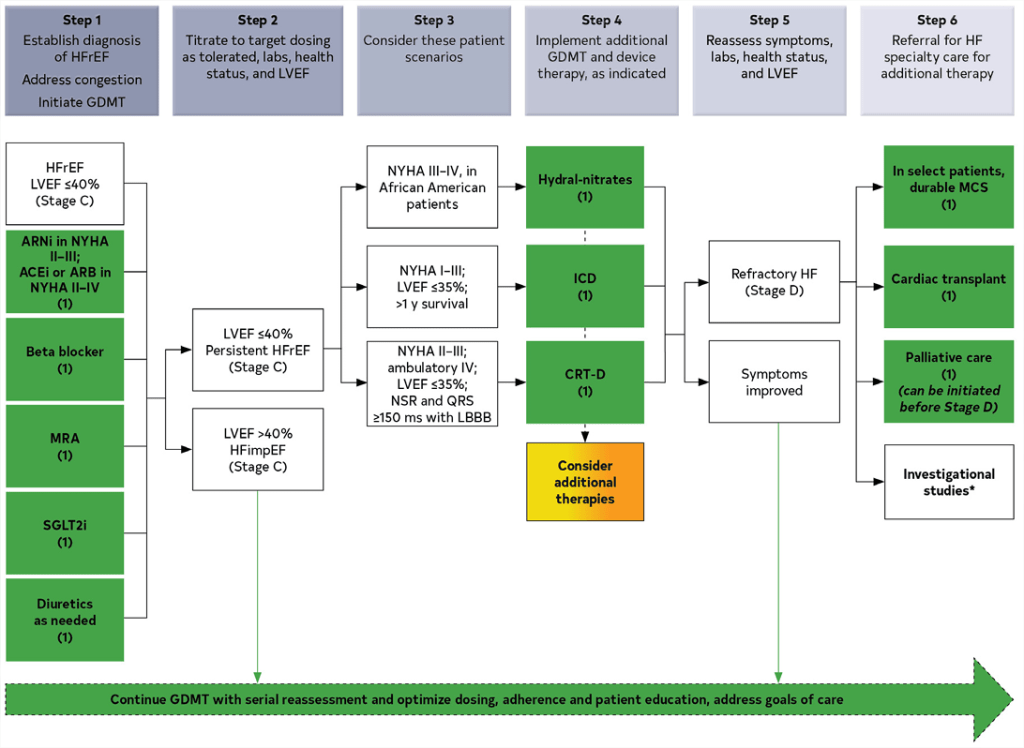
- 1.La terapia médica dirigida por guías (GDMT) para la insuficiencia cardíaca (IC) con fracción de eyección reducida (HFrEF) ahora incluye cuatro clases de medicamentos, incluidos los iSGLT2.
- 2.Los iSGLT2 tienen una clase de recomendación 2a en insuficiencia cardíaca con fracción de eyección ligeramente reducida (HFmrEF). Se hacen recomendaciones más débiles (clase de recomendación 2b) para ARNi, IECA, BRA, MRA y betabloqueantes en esta población.
- 3.Se realizan nuevas recomendaciones para HFpEF para SGLT2i (Clase de Recomendación 2a), MRA (Clase de Recomendación 2b) y ARNi (Clase de Recomendación 2b). Se han renovado varias recomendaciones anteriores, incluido el tratamiento de la hipertensión (Clase de Recomendación 1), el tratamiento de la fibrilación auricular (Clase de Recomendación 2a), el uso de BRA (Clase de Recomendación 2b) y evitar el uso rutinario de nitratos o fosfodiesterasa-5. inhibidores (Clase de recomendación 3: sin beneficio).
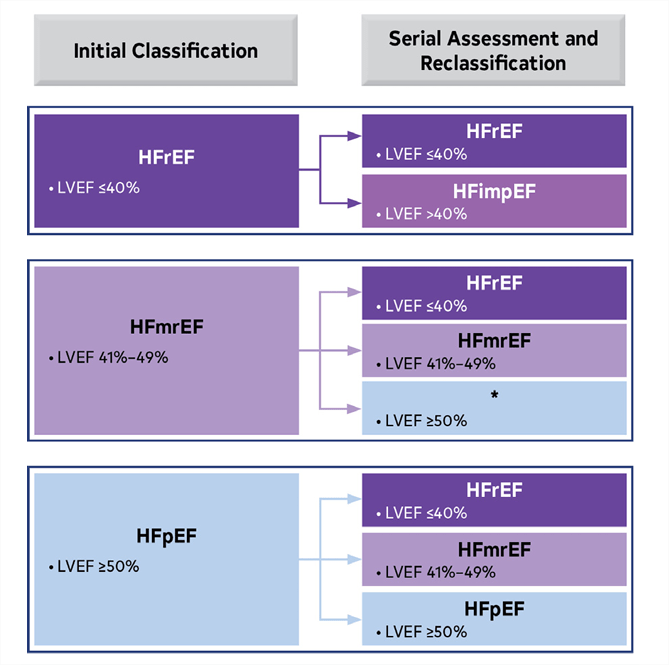
- 4.La fracción de eyección del ventrículo izquierdo (FEVI) mejorada se utiliza para referirse a pacientes con ICFER previa que ahora tienen FEVI > 40%. Estos pacientes deben continuar su tratamiento para la HFrEF.
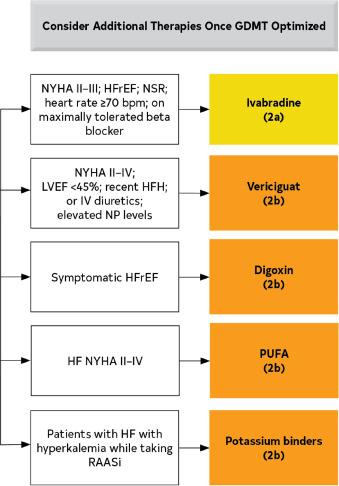
- 5.Se crearon declaraciones de valor para recomendaciones seleccionadas en las que se han publicado estudios de alta calidad y rentabilidad de la intervención.
- 6.La cardiopatía amiloide tiene nuevas recomendaciones de tratamiento, incluida la detección de cadenas ligeras monoclonales en suero y orina, gammagrafía ósea, secuenciación genética, terapia con estabilizadores de tetrámeros y anticoagulación.
- 7.La evidencia que respalda el aumento de las presiones de llenado es importante para el diagnóstico de insuficiencia cardíaca si la FEVI es > 40%. Se puede obtener evidencia de un aumento de las presiones de llenado mediante pruebas no invasivas (p. ej., péptido natriurético, función diastólica en imágenes) o invasivas (p. ej., medición hemodinámica).
- 8.Los pacientes con IC avanzada que deseen prolongar la supervivencia deben ser derivados a un equipo especializado en IC. Un equipo de especialistas en insuficiencia cardíaca revisa el manejo de la insuficiencia cardíaca, evalúa la idoneidad de las terapias avanzadas para la insuficiencia cardíaca y utiliza cuidados paliativos, incluidos inotrópicos paliativos, cuando sean consistentes con los objetivos de atención del paciente.
- 9.La prevención primaria es importante para quienes corren riesgo de sufrir insuficiencia cardíaca (estadio A) o pre-IC (estadio B). Se revisaron las etapas de la insuficiencia cardíaca para enfatizar las nuevas terminologías de riesgo de insuficiencia cardíaca para la etapa A y pre-IC para la etapa B.
- 10.Se brindan recomendaciones para pacientes seleccionados con insuficiencia cardíaca y deficiencia de hierro, anemia, hipertensión, trastornos del sueño, diabetes tipo 2, fibrilación auricular, enfermedad de las arterias coronarias y tumores malignos.
Recomendaciones para la inhibición del sistema renina-angiotensina con IECA, ARA o ARNI
| 1 | A | En pacientes con HFrEF y síntomas de clase II-III de la New York Heart Association (NYHA), se recomienda el uso de ARNi para reducir la morbilidad y la mortalidad. |
| 1 | A | En pacientes con síntomas previos o actuales de HFrEF crónica, el uso de IECA es beneficioso para reducir la morbilidad y la mortalidad cuando el uso de ARNi no es factible. |
| 1 | A | En pacientes con síntomas previos o actuales de HFrEF crónica que son intolerantes a los IECA debido a tos o angioedema y cuando el uso de ARNi no es factible, se recomienda el uso de BRA para reducir la morbilidad y la mortalidad. |
| 1 | BR | En pacientes con HFrEF crónica sintomática clase II o III de la NYHA que toleran un IECA o un BRA, se recomienda el reemplazo por un ARNi para reducir aún más la morbilidad y la mortalidad. |
Recomendaciones de betabloqueantes
| 1 | A | En pacientes con HFrEF, con síntomas actuales o previos, se recomienda el uso de uno de los tres betabloqueantes que han demostrado reducir la mortalidad (p. ej., bisoprolol, carvedilol, succinato de metoprolol de liberación sostenida) para reducir la mortalidad y las hospitalizaciones. |
Recomendaciones para los ARM
| 1 | A | En pacientes con HFrEF y síntomas de clase II-IV de la NYHA, se recomienda una ARM (espironolactona o eplerenona) para reducir la morbilidad y la mortalidad, si la tasa de filtración glomerular estimada es > 30 ml/min/1,73 m2y el potasio sérico es < 5,0 mEq/L. Se debe realizar una monitorización cuidadosa del potasio, la función renal y la dosificación de diuréticos al inicio y monitorizar de cerca posteriormente para minimizar el riesgo de hiperpotasemia e insuficiencia renal. |
Recomendación para SGLT2i
| 1 | A | En pacientes con ICFEr crónica sintomática, se recomienda un iSGLT2 para reducir la hospitalización por IC y la mortalidad cardiovascular, independientemente de la presencia de diabetes tipo 2. |
Recomendaciones para HFmrEF
| 2a | BR | En pacientes con HFmrEF, SGLT2i puede ser beneficioso para disminuir las hospitalizaciones por IC y la mortalidad cardiovascular. |
| 2b | B-NR | En pacientes con HFmrEF sintomática actual o previa (FEVI, 41%–49%), se puede considerar el uso de betabloqueantes basados en evidencia para la HFrEF, ARNi, IECA o BRA y ARM para reducir el riesgo de hospitalización por HF y problemas cardiovasculares. mortalidad, particularmente entre pacientes con FEVI en el extremo inferior de este espectro. |
Nuevas recomendaciones para la HFpEF
| 2a | BR | En pacientes con HFpEF, los iSGLT2 pueden ser beneficiosos para disminuir las hospitalizaciones por IC y la mortalidad cardiovascular. |
| 2b | BR | En pacientes seleccionados con HFpEF, se puede considerar que la ARM reduce las hospitalizaciones, particularmente en pacientes con FEVI en el extremo inferior de este espectro. |
| 2b | BR | En pacientes seleccionados con HFpEF, se puede considerar que el ARNi disminuye las hospitalizaciones, particularmente en pacientes con FEVI en el extremo inferior de este espectro. |
Recomendaciones renovadas para HFpEF
| 1 | C-LD | A los pacientes con HFpEF e hipertensión se les debe ajustar la medicación para alcanzar los objetivos de presión arterial de acuerdo con las guías de práctica clínica publicadas para prevenir la morbilidad. |
| 2a | CEO | En pacientes con HFpEF, el tratamiento de la FA puede ser útil para mejorar los síntomas. |
| 2b | BR | En pacientes seleccionados con HFpEF, se puede considerar el uso de BRA para disminuir las hospitalizaciones, particularmente en pacientes con FEVI en el extremo inferior de este espectro. |
| 3: Sin beneficio | BR | En pacientes con HFpEF, el uso rutinario de nitratos o inhibidores de la fosfodiesterasa-5 para aumentar la actividad o la calidad de vida es ineficaz. |
| 1 | BR | En pacientes con HFimpEF después del tratamiento, se debe continuar con el GDMT para prevenir la recaída de la insuficiencia cardíaca y la disfunción del ventrículo izquierdo, incluso en pacientes que pueden volverse asintomáticos. |
DECLARACIONES DE VALOR
| Nivel | Declaraciones |
| Alto | En pacientes con síntomas previos o actuales de HFrEF crónica en quienes ARNi no es factible, el tratamiento con IECA o BRA proporciona un alto valor económico. |
| Alto | En pacientes con HFrEF crónica sintomática, el tratamiento con un ARNi en lugar de un IECA proporciona un alto valor económico. |
| Alto | En pacientes con HFrEF con síntomas actuales o previos, la terapia con betabloqueantes proporciona un alto valor económico. |
| Alto | En pacientes con HFrEF y síntomas de clase II-IV de la NYHA, la terapia MRA proporciona un alto valor económico. |
| Alto | Para los pacientes autoidentificados como afroamericanos con HFrEF clase III-IV de la NYHA que reciben tratamiento médico óptimo con IECA o BRA, betabloqueantes y ARM, la combinación de hidralazina y dinitrato de isosorbida proporciona un alto valor económico. |
| Alto | Un desfibrilador automático implantable transvenoso proporciona un alto valor económico en la prevención primaria de la muerte súbita cardíaca, particularmente cuando el riesgo de muerte del paciente causada por arritmia ventricular se considera alto y el riesgo de muerte no arrítmica (ya sea cardíaca o no cardíaca) se considera bajo, según sobre la carga de comorbilidades y el estado funcional del paciente. |
| Alto | Para los pacientes con FEVI ≤ 35 %, ritmo sinusal, bloqueo de rama izquierda con una duración del QRS ≥ 150 ms y síntomas de clase II, III o IV ambulatorios de la NYHA en GDMT, la implantación de una terapia de resincronización cardíaca proporciona un alto valor económico. |
| Intermedio | En pacientes con HFrEF crónica sintomática, la terapia con SGLT2i proporciona un valor económico intermedio. |
| Intermedio | En pacientes con insuficiencia cardíaca en estadio D (avanzada) a pesar del GDMT, el trasplante cardíaco proporciona un valor |
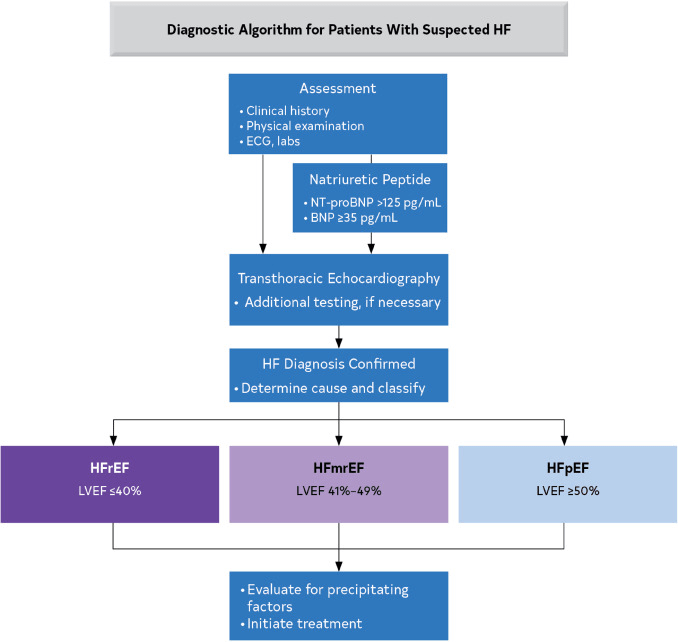
Clasificación de la IC según la FEVI
| Tipo de IC según FEVI | Criterios |
|---|---|
| HFrEF (HF con EF reducida) | FEVI ≤ 40% |
| HFimpEF (HF con EF mejorada) | FEVI previa ≤ 40 % y una medición de seguimiento de FEVI > 40 % |
| HFmrEF (IC con FE ligeramente reducida) | FEVI 41%–49% Evidencia de aumento espontáneo o provocable de las presiones de llenado del VI (p. ej., elevación del péptido natriurético, medición hemodinámica no invasiva e invasiva) |
| HFpEF (HF con FE preservada) | FEVI ≥ 50% Evidencia de aumento espontáneo o provocable de las presiones de llenado del VI (p. ej., elevación del péptido natriurético, medición hemodinámica no invasiva e invasiva) |
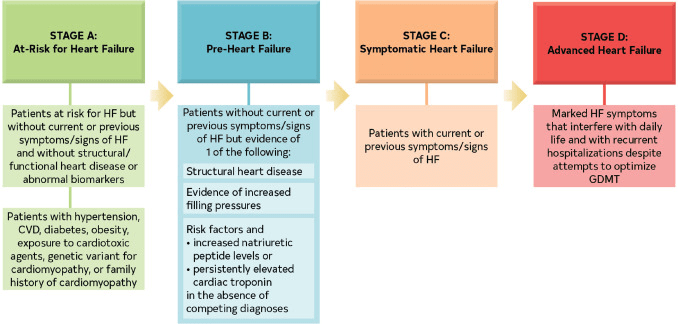
Estadios ACC/AHA de la IC.
Etapas de la IC
| Etapas | Definición y criterios |
|---|---|
| Etapa A: en riesgo de insuficiencia cardíaca | En riesgo de sufrir insuficiencia cardíaca pero sin síntomas, enfermedad cardíaca estructural o biomarcadores cardíacos de estiramiento o lesión (p. ej., pacientes con hipertensión, enfermedad cardiovascular aterosclerótica, diabetes, síndrome metabólico y obesidad, exposición a agentes cardiotóxicos, variante genética de miocardiopatía o antecedentes familiares positivos). de miocardiopatía). |
| Etapa B: Pre-IC | Sin síntomas ni signos de insuficiencia cardíaca y evidencia de uno de los siguientes: |
| Enfermedad cardíaca estructural* Reducción de la función sistólica del ventrículo izquierdo o derecho Reducción de la fracción de eyección, reducción de la tensión Hipertrofia ventricular Agrandamiento de la cámara Anomalías del movimiento de la pared Enfermedad valvular cardíaca | |
| Evidencia de aumento de las presiones de llenado* Mediante mediciones hemodinámicas invasivas. Mediante imágenes no invasivas que sugieren presiones de llenado elevadas (p. ej., ecocardiografía Doppler). | |
| Pacientes con factores de riesgo y niveles elevados de péptidos natriuréticos tipo B*o Troponina cardíaca persistentemente elevada en ausencia de diagnósticos competitivos, lo que resulta en elevaciones de biomarcadores como síndrome coronario agudo, ERC, embolia pulmonar o miopericarditis. | |
| Estadio C: IC sintomática | Cardiopatía estructural con síntomas actuales o previos de IC. |
| Etapa D: IC avanzada | Síntomas marcados de IC que interfieren con la vida diaria y con hospitalizaciones recurrentes a pesar de los intentos de optimizar el GDMT. |
Recomendaciones para pacientes con riesgo de insuficiencia cardíaca (Etapa A: Prevención primaria)(Los estudios referenciados que respaldan las recomendaciones se resumen en los Suplementos de datos en línea).
| COR | LOÉ | Recomendaciones |
|---|---|---|
| 1 | A | En pacientes con hipertensión, la presión arterial debe controlarse de acuerdo con el GDMT para hipertensión para prevenir la insuficiencia cardíaca sintomática. |
| 1 | A | En pacientes con diabetes tipo 2 y enfermedad cardiovascular establecida o con alto riesgo cardiovascular, se debe utilizar iSGLT2 para prevenir hospitalizaciones por insuficiencia cardíaca. |
| 1 | B-NR | En la población general, los hábitos de vida saludables, como la actividad física regular, el mantenimiento de un peso normal, patrones dietéticos saludables y evitar fumar, son útiles para reducir el riesgo futuro de insuficiencia cardíaca. |
| 2a | BR | Para los pacientes con riesgo de desarrollar insuficiencia cardíaca, la detección basada en biomarcadores de péptidos natriuréticos seguida de atención en equipo, incluido un especialista cardiovascular que optimice el GDMT, puede ser útil para prevenir el desarrollo de disfunción del VI (sistólica o diastólica) o insuficiencia cardíaca de nueva aparición. |
| 2a | B-NR | En la población general, las puntuaciones de riesgo multivariables validadas pueden ser útiles para estimar el riesgo posterior de incidente de insuficiencia cardíaca. |
Recomendaciones para el manejo de la etapa B: prevención del síndrome de insuficiencia cardíaca clínica en pacientes con pre-IC(Los estudios referenciados que respaldan las recomendaciones se resumen en los Suplementos de datos en línea).
| COR | LOÉ | Recomendaciones |
|---|---|---|
| 1 | A | En pacientes con FEVI ≤ 40%, se deben utilizar IECA para prevenir la insuficiencia cardíaca sintomática y reducir la mortalidad. |
| 1 | A | En pacientes con antecedentes recientes o remotos de infarto de miocardio o síndrome coronario agudo, se deben utilizar estatinas para prevenir la insuficiencia cardíaca sintomática y los eventos cardiovasculares adversos. |
| 1 | BR | En pacientes con infarto de miocardio reciente y FEVI ≤ 40% que son intolerantes a los IECA, se deben utilizar BRA para prevenir la insuficiencia cardíaca sintomática y reducir la mortalidad. |
| 1 | BR | En pacientes con antecedentes recientes o remotos de infarto de miocardio o síndrome coronario agudo y FEVI ≤ 40%, se deben utilizar betabloqueantes basados en evidencia para reducir la mortalidad. |
| 1 | BR | En pacientes que tienen al menos 40 días después de un infarto de miocardio con FEVI ≤ 30% y síntomas de clase I de la NYHA mientras reciben GDMT y tienen una expectativa razonable de supervivencia significativa durante > 1 año, se recomienda un desfibrilador automático implantable para la prevención primaria del ataque cardíaco repentino. muerte para reducir la mortalidad total. |
| 1 | C-LD | En pacientes con FEVI ≤ 40%, se deben utilizar betabloqueantes para prevenir la insuficiencia cardíaca sintomática. |
| 3 daño | BR | En pacientes con FEVI < 50%, no se deben utilizar tiazolidinedionas porque aumentan el riesgo de insuficiencia cardíaca, incluida la hospitalización. |
| 3 daño | C-LD | En pacientes con FEVI <50%, los bloqueadores de los canales de calcio no dihidropiridínicos con efectos inotrópicos negativos pueden ser perjudiciales. |
Recomendaciones para el manejo de comorbilidades en pacientes con IC(Los estudios referenciados que respaldan las recomendaciones se resumen en los Suplementos de datos en línea).
| COR | LOÉ | Recomendaciones |
|---|---|---|
| Manejo de la anemia o deficiencia de hierro | ||
| 2a | BR | En pacientes con HFrEF y deficiencia de hierro con o sin anemia, el reemplazo de hierro por vía intravenosa es razonable para mejorar el estado funcional y la calidad de vida. |
| 3: daño | BR | En pacientes con insuficiencia cardíaca y anemia, no se deben utilizar agentes estimulantes de la eritropoyetina para mejorar la morbilidad y la mortalidad. |
| Manejo de la hipertensión | ||
| 1 | C-LD | En pacientes con HFrEF e hipertensión, se recomienda aumentar la dosis de GDMT hasta la dosis objetivo máxima tolerada. |
| Manejo de los trastornos del sueño | ||
| 2a | BR | En pacientes con insuficiencia cardíaca y apnea obstructiva del sueño, la presión positiva continua en las vías respiratorias puede ser razonable para mejorar la calidad del sueño y disminuir la somnolencia diurna. |
| 2a | C-LD | En pacientes con insuficiencia cardíaca y sospecha de trastornos respiratorios del sueño, es razonable realizar una evaluación formal del sueño para confirmar el diagnóstico y diferenciar entre apnea obstructiva y central del sueño. |
| 3: daño | BR | En pacientes con HFrEF de clase II a IV de la NYHA y apnea central del sueño, la servoventilación adaptativa causa daño. |
| Manejo de la diabetes | ||
| 1 | A | En pacientes con insuficiencia cardíaca y diabetes tipo 2, se recomienda el uso de iSGLT2 para el tratamiento de la hiperglucemia y para reducir la morbilidad y mortalidad relacionadas con la insuficiencia cardíaca. |
Recomendaciones para el tratamiento de la FA en la insuficiencia cardíaca(Los estudios referenciados que respaldan las recomendaciones se resumen en los Suplementos de datos en línea).
| COR | LOÉ | Recomendaciones |
|---|---|---|
| 1 | A | Los pacientes con insuficiencia cardíaca crónica con FA paroxística permanente-persistente y una puntuación CHA2DS2-VASc de ≥ 2 (para hombres) y ≥ 3 (para mujeres) deben recibir tratamiento anticoagulante crónico. |
| 1 | A | Para los pacientes con insuficiencia cardíaca crónica con FA paroxística permanente-persistente, se recomienda un anticoagulante oral de acción directa en lugar de warfarina en pacientes elegibles. |
| 2a | BR | Para los pacientes con IC y síntomas causados por FA, la ablación de la FA es razonable para mejorar los síntomas y la calidad de vida. |
| 2a | BR | Para pacientes con FA y FEVI ≤ 50%, si una estrategia de control del ritmo falla o no es deseada, y las frecuencias ventriculares permanecen rápidas a pesar del tratamiento médico, es razonable la ablación del nódulo auriculoventricular con implantación de un dispositivo de terapia de resincronización cardíaca. |
| 2a | B-NR | Para los pacientes con insuficiencia cardíaca crónica y FA paroxística permanente, la terapia anticoagulante crónica es razonable para hombres y mujeres sin factores de riesgo adicionales. |
Recomendación de revascularización para la enfermedad arterial coronaria(Los estudios referenciados que respaldan la recomendación se resumen en los Suplementos de datos en línea).
| COR | LOÉ | Recomendación |
|---|---|---|
| 1 | BR | En pacientes seleccionados con IC, FE reducida (FE ≤ 35%) y anatomía coronaria adecuada, la revascularización quirúrgica más GDMT es beneficiosa para mejorar los síntomas, las hospitalizaciones cardiovasculares y la mortalidad por todas las causas a largo plazo. |
Descubre más desde Medicina Cardiometabólica
Suscríbete y recibe las últimas entradas en tu correo electrónico.

