1. Introducción
En 2023 se adoptó el término enfermedad hepática esteatósica asociada a disfunción metabólica (MASLD) en reemplazo de NAFLD/MAFLD, resaltando el papel central de la disfunción metabólica. Su prevalencia es alta en población con sobrepeso y obesidad (hasta 70%), constituyendo un problema de salud pública con gran impacto económico.
El sedentarismo se reconoce como un factor de riesgo independiente para MASLD, contribuyendo a resistencia a la insulina, disfunción metabólica y mayor acumulación de grasa hepática. A pesar de ello, los mecanismos inflamatorios que median esta asociación no estaban claramente definidos, lo cual motivó este estudio
2. Métodos
- Diseño: Estudio transversal con datos del NHANES 2017–marzo 2020.
- Población: 3,729 adultos con IMC ≥ 25 kg/m² tras exclusiones (edad <18, alcoholismo, hepatitis viral, datos faltantes).
- Definición de MASLD: CAP ≥302 dB/m + al menos un factor cardiometabólico (obesidad, diabetes, HTA, dislipidemia, etc.).
- Sedentarismo: autorreporte de ≥480 min/día de tiempo sentado = severo; <480 min/día = leve.
- Marcadores inflamatorios: hs-CRP, albúmina, leucocitos (WBC) y neutrófilos.
- Análisis: Regresiones logísticas y lineales ponderadas, con modelos ajustados por múltiples covariables. Se realizó análisis de mediación (R, paquete mediation, 1000 simulaciones).
3. Resultados Principales
- Prevalencia de MASLD: 38.76% en población con sobrepeso/obesidad (más frecuente en hombres: 43.44% vs. mujeres 34.05%).
- Sedentarismo:
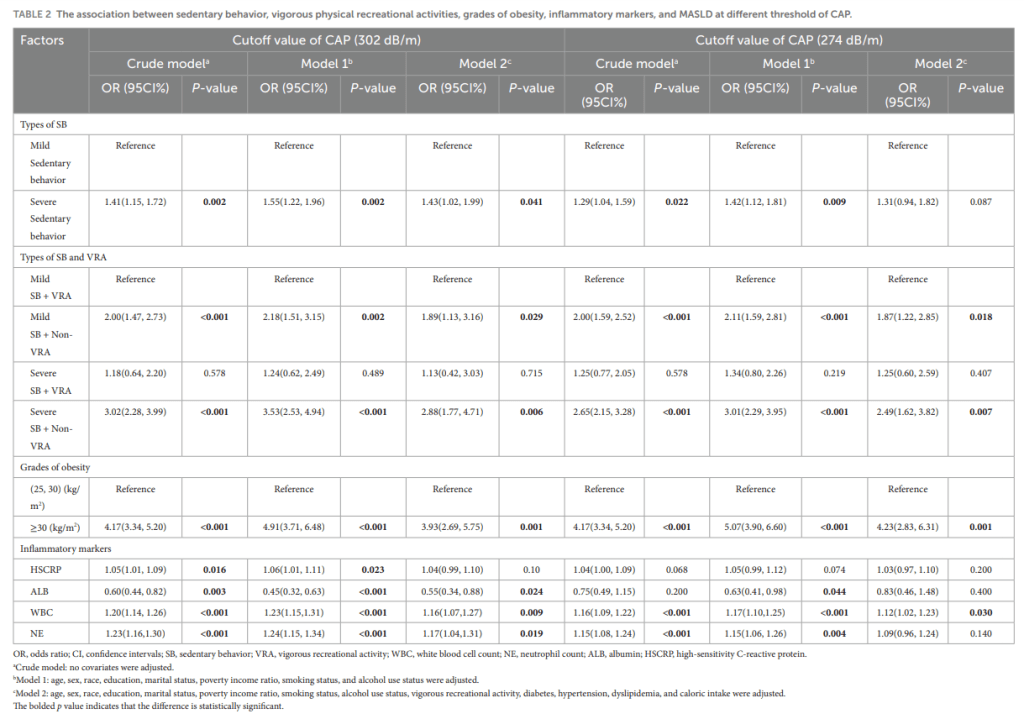
- Asociado a mayor riesgo de MASLD (OR = 1.43; IC95%: 1.02–1.99).
- Riesgo mucho mayor si coexistía con ausencia de actividad vigorosa (OR = 2.88).
- Marcadores inflamatorios:
- WBC y NE elevados, y ALB bajo, se asociaron con mayor riesgo de MASLD.
- hs-CRP mostró tendencia pero perdió significancia en modelos totalmente ajustados.
- Niveles de WBC y NE aumentaron progresivamente con mayor grado de esteatosis (S0 a S3).
- Mediación inflamatoria:
- hs-CRP: 10.48% del efecto mediado.
- WBC: 7.17%.
- Neutrófilos: 6.46%.
- Albúmina: 3.23%.
→ En conjunto, la inflamación explica parcialmente la relación sedentarismo–MASLD.
- Subgrupos: la asociación se mantuvo en adultos mayores, blancos no hispánicos, casados, de bajo ingreso, sin actividad vigorosa y con hipertensión.
4. Discusión
- El estudio confirma que el sedentarismo severo es un factor de riesgo independiente para MASLD, y que la inflamación sistémica explica parte de esta asociación.
- Leucocitos y neutrófilos emergen como biomarcadores robustos de inflamación vinculados al daño hepático.
- Albúmina baja refleja disminución de la capacidad sintética hepática e inflamación crónica.
- La discrepancia con hs-CRP (no significativo tras ajuste) puede deberse a diferencias poblacionales, etapas de MASLD o al punto de corte de CAP usado (≥302 dB/m).
- Se observa mayor prevalencia en hombres, posiblemente por diferencias hormonales (efecto protector del estrógeno) y mayor grasa visceral.
- Se destaca la necesidad de estandarizar puntos de corte CAP para evitar sobre/infraestimación en estudios epidemiológicos.
5. Fortalezas y Limitaciones
Fortalezas:
- Uso de datos NHANES, representativos a nivel nacional.
- Ajuste por múltiples covariables.
- Análisis novedoso de mediación con biomarcadores inflamatorios.
Limitaciones:
- Diseño transversal (no causalidad).
- Dependencia de autorreporte para sedentarismo.
- Uso de CAP como único método diagnóstico.
- Falta de información sobre ciertos factores clínicos (ej. medicamentos, comorbilidades pulmonares).
6. Conclusiones
- El sedentarismo prolongado se asocia significativamente con MASLD en personas con sobrepeso y obesidad.
- Parte de esta asociación está mediada por inflamación sistémica (hs-CRP, WBC, NE, ALB).
- La reducción del tiempo sedentario y la promoción de actividad vigorosa podrían tener beneficios directos en la prevención y progresión de MASLD.
- Se requieren estudios longitudinales para confirmar causalidad y explorar mecanismos biológicos adicionales
Dr. Jorge Rojas, Médico Internista
Certificado en Salud Cardiometabólica – CMHC (USA)
📲 ¿Quieres seguir aprendiendo sobre salud cardiometabólica?
Te invito a explorar mis contenidos y participar de esta comunidad profesional:
- 🎧 Podcast: Medicina Cardiometabólica en Spotify
- 📸 Instagram: @drjorgerojas
- 👨🏫 Grupo de Facebook: Medicina Interna – Comunidad Académica
- 💬 Canal de WhatsApp: Únete aquí
- 📨 Canal de Messenger (Facebook): Únete aquí
- 📲 Canal de Instagram: Únete aquí

Suscríbete para seguir leyendo
Suscríbete para obtener acceso al contenido íntegro de esta entrada y demás contenido exclusivo para suscriptores.

