🔹 Introducción: más allá del embarazo
La diabetes mellitus gestacional (DMG), tradicionalmente considerada un problema transitorio del embarazo, hoy se reconoce como un marcador metabólico precoz de riesgo cardiovascular a largo plazo. Se define como una intolerancia a los carbohidratos detectada por primera vez durante la gestación, con hiperglucemia de grado variable que se resuelve habitualmente tras el parto.
Sin embargo, múltiples estudios han demostrado que esta aparente “resolución” no implica el retorno completo a la normalidad metabólica. Detrás del equilibrio glucémico posparto persisten alteraciones moleculares e inflamatorias que predisponen al desarrollo de diabetes tipo 2 (DM2), síndrome metabólico y enfermedad cardiovascular (ECV) décadas después.
El fenómeno tiene una magnitud global: la prevalencia de DMG oscila entre 5.8% y 12.9% en la población mundial, siendo más alta en regiones de Asia del Sur y Medio Oriente. En el Perú y Latinoamérica, donde la obesidad y la inactividad física van en aumento, el impacto real podría ser aún mayor, subregistrado por deficiencias diagnósticas o falta de seguimiento posparto.
El mensaje clínico es claro: la DMG no termina con el parto, sino que marca el inicio de una nueva etapa de vigilancia cardiometabólica para la mujer.
🔹 Evidencia epidemiológica: el riesgo que persiste por décadas
La relación entre DMG y ECV ha sido documentada con creciente solidez en los últimos años.
Una revisión sistemática inicial mostró que las mujeres con DMG tenían el doble de riesgo de ECV en comparación con quienes no la habían presentado. Estudios posteriores lo confirmaron:
- Un metaanálisis de Kramer et al. (2019) encontró que el riesgo de ECV aumentaba hasta en un 56%, incluso sin desarrollo posterior de DM2.
- El estudio del UK Biobank (Lee et al., 2022) observó una mayor incidencia de infarto, insuficiencia cardíaca y accidente cerebrovascular en mujeres con historia de DMG.
- Datos del estudio CARDIA (Coronary Artery Risk Development in Young Adults) mostraron que la calcificación coronaria era el doble en mujeres con DMG, y persistía incluso tras normalizar la glucemia.
Lo más relevante es que el riesgo emerge temprano: los primeros signos de alteración vascular pueden aparecer a los 2 años del parto, y los eventos clínicos mayores (IAM, angina, ECV isquémica) desde los 7 años posparto. La vulnerabilidad persiste al menos 25 años, incluso en mujeres normoglucémicas.
Incluso una intolerancia leve a la glucosa durante el embarazo, por debajo de los umbrales diagnósticos de DMG, aumenta la incidencia futura de ECV. Y si a ello se asocian trastornos hipertensivos del embarazo (preeclampsia, hipertensión gestacional), el riesgo se multiplica, de forma independiente al índice de masa corporal.
🔹 Mecanismo fisiopatológico: un terreno común entre DMG, DM2 y ECV
🔸 1. Insulinorresistencia y disfunción endotelial
Durante el embarazo, el organismo materno entra en un estado fisiológico de insulinorresistencia mediado por hormonas placentarias (hPL, hPGH, progesterona, cortisol). Este mecanismo busca redirigir glucosa al feto, pero en mujeres predispuestas, las células β pancreáticas no compensan adecuadamente.
La consecuencia es una hiperglucemia materna sostenida que estimula lipólisis, libera ácidos grasos libres y activa vías inflamatorias (NF-κB, IL-6, TNF-α).
Estas alteraciones metabólicas y proinflamatorias generan:
- Disfunción del endotelio vascular.
- Mayor agregación plaquetaria.
- Aumento de marcadores de estrés oxidativo.
- Calcificación arterial temprana.
Así, la DMG actúa como modelo acelerado de envejecimiento vascular, reproduciendo en pocos meses procesos típicos de la aterosclerosis crónica.
🔸 2. Inflamación sistémica y citoquinas proaterogénicas
El embarazo normal requiere un equilibrio inmunológico. Pero en la DMG ese balance se rompe, favoreciendo un estado inflamatorio persistente.
Las concentraciones elevadas de IL-6, TNF-α y IL-8 alteran la señalización insulínica, reducen la oxidación de glucosa y aumentan los triglicéridos plasmáticos.
Simultáneamente, el tejido adiposo amplificado durante el embarazo se convierte en un órgano endocrino activo que libera leptina (proinflamatoria) y suprime adiponectina (antiinflamatoria).
La relación leptina/adiponectina elevada predice tanto DMG como ECV posterior.
Este perfil inflamatorio y adipocitario crea un entorno de resistencia insulínica, estrés oxidativo y daño endotelial, que persiste más allá del puerperio.
🔸 3. Genética y epigenética: la programación metabólica
La DMG no solo deja huella en la madre: también programa metabólicamente al feto.
Se han identificado al menos 16 variantes genéticas compartidas entre DMG y DM2 (como TCF7L2, IRS1, GCK, KCNQ1), relacionadas con la función de las células β y la sensibilidad a la insulina.
A nivel epigenético, destacan alteraciones en microARNs (miR-29a, miR-132, miR-222, miR-369-3p) que regulan tanto la función pancreática como la homeostasis endotelial.
Estos miRNAs, alterados en etapas tempranas del embarazo, podrían actuar como biomarcadores predictivos de riesgo de DM2 y ECV años después.
La placenta, además, secreta miRNAs que modulan los receptores PPAR-γ, claves en metabolismo lipídico e inflamación. Por ello, la DMG se perfila como una puerta de entrada epigenética a la disfunción cardiometabólica multigeneracional.
🔸 4. Hormonas y adipocinas
Las hormonas del embarazo amplifican la insulinorresistencia, pero en la DMG su efecto es desproporcionado.
- hPGH reduce la captación periférica de glucosa.
- Cortisol y progesterona aumentan la gluconeogénesis hepática.
- Leptina induce rigidez arterial y estrés oxidativo.
- Omentina-1 y adiponectina, que normalmente mejoran la sensibilidad a la insulina, disminuyen.
A nivel clínico, estos cambios se traducen en hipertrigliceridemia, hipertensión, inflamación y disfunción vascular, los pilares del síndrome cardiometabólico.
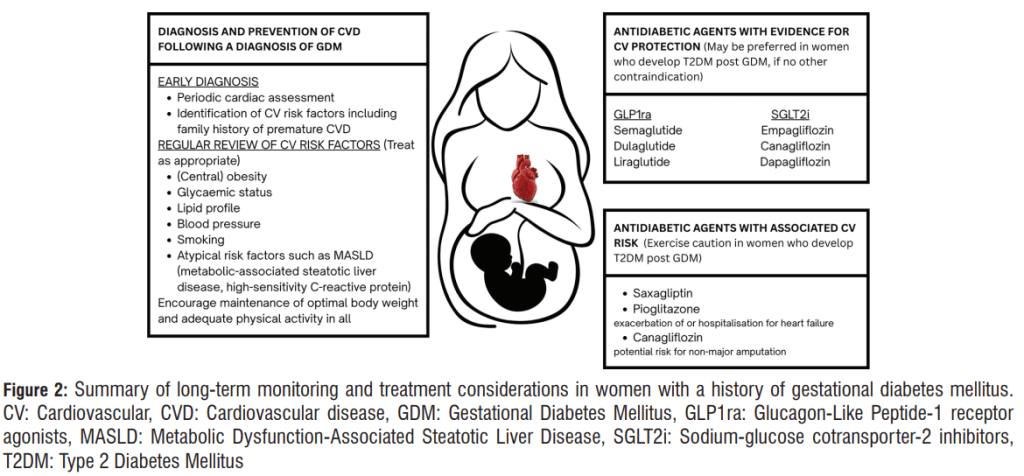
🔹 Prevención y manejo: del posparto al seguimiento crónico
El tratamiento de la DMG finaliza al parto, pero la prevención secundaria debe comenzar inmediatamente después.
El periodo de 6–8 semanas posparto es la ventana ideal para:
- Revaluar glucosa en ayunas o test de tolerancia.
- Iniciar educación en dieta, ejercicio y control de peso.
- Detectar factores de riesgo cardiovascular (HTA, dislipidemia).
Las mujeres que adoptan un estilo de vida saludable (alimentación balanceada, actividad física ≥150 min/semana, no fumar) reducen hasta en 70% el riesgo de desarrollar DM2 y ECV a largo plazo.
🔸 Estrategias nutricionales
El patrón alimentario posparto debe priorizar:
- Carbohidratos complejos y fibra (índice glucémico bajo).
- Proteínas magras y grasas poliinsaturadas.
- Reducción de alimentos ultraprocesados y cocción de alto calor, que inducen productos de glicación avanzada asociados a inflamación vascular.
La lactancia materna, además de beneficios neonatales, mejora la sensibilidad a la insulina y reduce el riesgo metabólico materno.
🔸 Ejercicio y rehabilitación cardiometabólica
El ejercicio regular mejora la sensibilidad a la insulina, la composición corporal y la función endotelial.
Programas que combinan aeróbico + resistencia muscular han demostrado beneficios superiores en mujeres con historia de DMG, tanto para la glucemia como para el perfil lipídico.
🔸 Terapia farmacológica
- Metformina: útil en mujeres con sobrepeso o prediabetes; sin embargo, su efecto protector cardiovascular es modesto.
- Agonistas GLP-1 (semaglutida, liraglutida): reducen el riesgo cardiovascular, el peso y la presión arterial; recomendados tras el periodo de lactancia.
- Inhibidores SGLT2 (empagliflozina, dapagliflozina): demostraron reducción significativa de hospitalización por insuficiencia cardíaca y protección renal, incluso sin DM2.
- Antiinflamatorios selectivos (p. ej., canakinumab, bloqueadores de IL-1β): representan terapias experimentales prometedoras para revertir la inflamación residual pos-DMG.
La selección terapéutica debe personalizarse según perfil metabólico, etapa reproductiva y comorbilidades.
🔹 Implicaciones clínicas y de salud pública
La DMG constituye una oportunidad de oro para la prevención cardiovascular primaria en la mujer.
Cada embarazo complicado por DMG debe considerarse un evento centinela, que activa un seguimiento estructurado de riesgo cardiometabólico.
El abordaje óptimo implica:
- Registro y monitoreo a largo plazo de mujeres con DMG.
- Educación médica y comunitaria sobre su riesgo futuro.
- Integración multidisciplinaria (medicina interna, endocrinología, obstetricia, nutrición, psicología).
- Aplicación de herramientas de estratificación de riesgo adaptadas al sexo femenino (AHA/ESC, PREVENT equations).
El impacto trasciende la generación actual: la exposición intrauterina a hiperglucemia materna predispone a los hijos a obesidad, resistencia insulínica y alteraciones vasculares en la vida adulta. Por ello, la prevención de DMG y su seguimiento son también estrategias intergeneracionales de salud cardiovascular.
🔹 Conclusión: de la obstetricia a la cardiometabología
La evidencia converge en una conclusión ineludible:
La diabetes gestacional no es solo una complicación del embarazo, sino un síndrome cardiometabólico latente que anticipa el futuro riesgo cardiovascular de la mujer.
La atención médica debe evolucionar de un enfoque obstétrico aislado a un modelo de continuidad del cuidado, donde el control metabólico posparto, la educación y la prevención cardiovascular sean tan prioritarios como el manejo durante la gestación.
El futuro de la salud cardiometabólica femenina dependerá de nuestra capacidad para convertir cada embarazo complicado en una oportunidad preventiva.
🩺 Dr. Jorge Rojas, Médico Internista
Certificado en Salud Cardiometabólica – CMHC (USA)
📲 ¿Quieres seguir aprendiendo sobre salud cardiometabólica?
Te invito a explorar mis contenidos y participar de esta comunidad profesional:
- ☕ Invítame un café y apoya este proyecto académico.
- 🎧 Podcast: Medicina Cardiometabólica en Spotify
- 📸 Instagram: @drjorgerojas
- 👨🏫 Grupo de Facebook: Medicina Interna – Comunidad Académica
- 💬 Canal de WhatsApp: Únete aquí
- 📨 Canal de Messenger (Facebook): Únete aquí
- 📲 Canal de Instagram: Únete aquí

Suscríbete para seguir leyendo
Suscríbete para obtener acceso al contenido íntegro de esta entrada y demás contenido exclusivo para suscriptores.

