11.1. Estrategias de terapia antiplaquetaria (DAPT) en los primeros 12 meses tras el alta
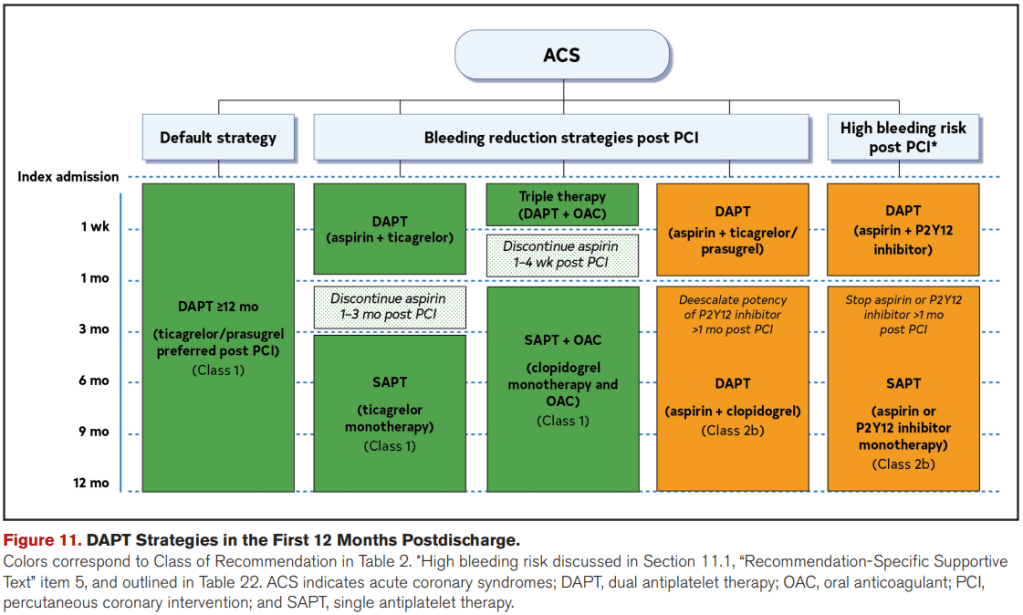
- Estrategia estándar: Se recomienda mantener doble terapia antiplaquetaria (DAPT) con aspirina + inhibidor de P2Y12 durante al menos 12 meses en todos los pacientes con SCA que no presenten alto riesgo de sangrado.
- Inhibidores preferidos: Ticagrelor o prasugrel son preferibles a clopidogrel en pacientes sometidos a PCI, salvo contraindicación o riesgo hemorrágico significativo.
- Estrategias para reducir sangrado:
- Uso de IBP en pacientes con riesgo gastrointestinal.
- Suspender aspirina tras 1 mes y continuar con ticagrelor en monoterapia en quienes hayan tolerado DAPT inicial.
- En pacientes que requieren anticoagulación crónica (ej. FA), suspender aspirina tras 1–4 semanas y mantener ACO + P2Y12 (preferible clopidogrel).
- De-escalamiento: Puede considerarse pasar de un inhibidor potente (ticagrelor/prasugrel) a clopidogrel después de 1 mes del PCI, ya sea guiado por pruebas de función plaquetaria o genotipo, o de forma no guiada en casos seleccionados.
11.2. Revaloración de lípidos tras el alta
- Se recomienda realizar un perfil lipídico en ayunas a las 4–8 semanas de iniciado o modificado el tratamiento.
- Se recomienda estatinas de alta intensidad para todos los pacientes con SCA, con la opción de asociar ezetimibe desde el inicio en pacientes de muy alto riesgo o con LDL elevado.
- Si el LDL-C se mantiene ≥70 mg/dL pese a estatinas en dosis máxima, se debe añadir un no estatina (ezetimibe, inhibidores de PCSK9, inclisirán o ácido bempedoico).
- En pacientes de muy alto riesgo con LDL-C entre 55–70 mg/dL, puede intensificarse aún más el tratamiento.
- No se recomienda reducir la intensidad si el LDL-C desciende por debajo de 40 mg/dL, ya que no se ha demostrado un aumento de eventos adversos.
11.3. Inhibidores de SGLT2 y agonistas de GLP-1 en prevención secundaria
- Inhibidores de SGLT2: Reducen hospitalizaciones por insuficiencia cardiaca y presentan beneficio CV incluso en pacientes con y sin diabetes.
- Agonistas de GLP-1: Han demostrado reducir MACE en pacientes con diabetes tipo 2 y enfermedad cardiovascular aterosclerótica estable; también aportan beneficios en la pérdida de peso.
- Evidencia post-SCA temprana: Actualmente no hay estudios definitivos que respalden iniciar GLP-1 RA inmediatamente tras el evento agudo, pero podrían ser útiles en prevención secundaria a largo plazo.
- Recomendación de suspender SGLT2i antes de cirugía programada:
- Canagliflozina, dapagliflozina, empagliflozina: suspender ≥3 días antes.
- Ertugliflozina: suspender ≥4 días antes.
11.4. Uso crónico de colchicina
- Clase 2b: Puede ser razonable el uso de colchicina a dosis bajas (0.5 mg/día) en pacientes con SCA, para reducir el riesgo de MACE a largo plazo.
- Evidencia:
- Ensayos como COLCOT mostraron reducción significativa de eventos CV mayores.
- Ensayo COPS en pacientes hospitalizados con SCA mostró tendencia a reducir eventos, pero con un aumento en muertes no CV, por lo que se necesita más investigación.
- Se recomienda discutir individualmente el balance riesgo–beneficio antes de indicar colchicina de forma crónica.
11.5. Inmunización
- Vacunación anual contra influenza para todos los pacientes con SCA.
- Vacunación contra neumococo en pacientes de 65 años o más, o con comorbilidades que lo indiquen.
- Se recomienda la vacunación contra COVID-19 según las directrices de salud pública vigentes.
Mensajes clave de la sección de alta y prevención secundaria
- La continuidad del tratamiento tras el alta es fundamental para prevenir recurrencias y mejorar la supervivencia.
- La DAPT por al menos 12 meses sigue siendo el estándar, con ajustes posibles según el riesgo hemorrágico o necesidad de anticoagulación.
- La optimización del perfil lipídico debe ser un objetivo temprano y proactivo, con intensificación farmacológica si persisten LDL altos.
- El uso de SGLT2i y GLP-1 RA se incorpora como recomendación para pacientes con diabetes, insuficiencia cardiaca o alto riesgo CV, aunque falta evidencia sólida en el período inmediato post-SCA.
- La colchicina en dosis bajas puede ser considerada como estrategia antiinflamatoria adicional, aunque requiere cautela por seguridad.
- La rehabilitación cardíaca y la educación del paciente son esenciales, incluyendo opciones domiciliarias cuando la asistencia presencial no es viable.
- Las vacunas contra influenza y neumococo deben formar parte de la atención rutinaria, al igual que la inmunización contra COVID-19.
Dr. Jorge Rojas, Médico Internista
Certificado en Salud Cardiometabólica – CMHC (USA)
📲 ¿Quieres seguir aprendiendo sobre salud cardiometabólica?
Te invito a explorar mis contenidos y participar de esta comunidad profesional:
- 🎧 Podcast: Medicina Cardiometabólica en Spotify
- 📸 Instagram: @drjorgerojas
- 👨🏫 Grupo de Facebook: Medicina Interna – Comunidad Académica
- 💬 Canal de WhatsApp: Únete aquí
- 📨 Canal de Messenger (Facebook): Únete aquí
- 📲 Canal de Instagram: Únete aquí
Descubre más desde Medicina Cardiometabólica
Suscríbete y recibe las últimas entradas en tu correo electrónico.
