Presentación del Caso
Paciente: Mujer de 58 años
Motivo de consulta: Diplopía y fiebre
Cronología de Eventos
Tres semanas antes de la presentación actual
- Cirugía lumbar (hemilaminectomía L4-L5, facetectomía, foraminotomía izquierda) en otro hospital
- Día postoperatorio 1: Dolor lumbar severo → Oxicodona
- Día postoperatorio 3: Persistencia del dolor + dolor en pierna izquierda con movilidad limitada → Prednisona
- Día postoperatorio 4: Readmisión
- Laboratorio: Leucocitos 11,790/μl, Plaquetas 434,000/μl, Hemoglobina 12.1 g/dl
- RMN lumbar: Cambios posquirúrgicos + colección epidural de líquido (16 mm) en L5 izquierda
- Tratamiento: Dexametasona IV + múltiples analgésicos orales
Siete días antes de la presentación
- Persistencia del dolor en pierna
- Nueva erupción eritematosa en piernas, pecho, nalgas, espalda y mejillas
- Describió el rash como «urticaria» que se convirtió en «ronchas»
- Temperatura timpánica: 39.1°C
- Suspensión de medicamentos excepto gabapentina
- Indicaciones: Difenhidramina e ibuprofeno
Un día antes de la presentación
- Prescripción de doxiciclina oral por presunta infección cutánea
Día de presentación al Massachusetts General Hospital
- Recurrencia de fiebre
- Párpado derecho edematoso y doloroso con el movimiento
- Diplopía horizontal
- Presentación al servicio de emergencias
Examen Físico en Emergencias
Signos vitales
- Temperatura: 36.1°C
- FC: 80 lpm
- PA: 125/80 mmHg
- SatO₂: 97% (aire ambiente)
- IMC: 34.4
Examen oftalmológico
- Esotropía derecha (empeora con abducción)
- Ptosis leve
- Pupila derecha ligeramente más pequeña que la izquierda
- Sin eritema conjuntival ni ictericia escleral
Examen neurológico
- Resto de pares craneales: normal
- Fuerza, sensibilidad, reflejos y coordinación: normales
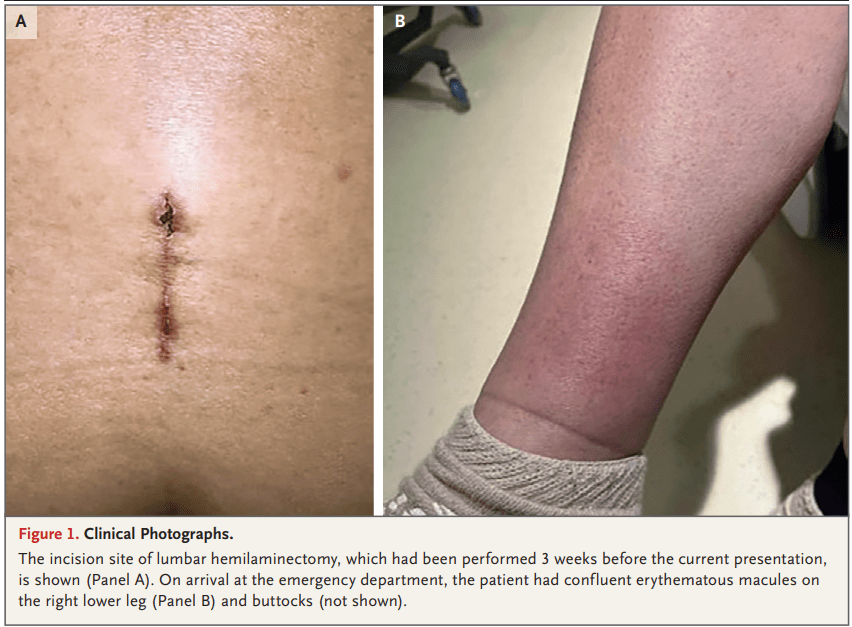
Sitio quirúrgico lumbar
- Bien aproximado, limpio
- Sin drenaje ni fluctuación
Piel
- Máculas eritematosas confluentes (~5 cm de diámetro) en pierna inferior derecha y nalgas
- Sin púrpura palpable
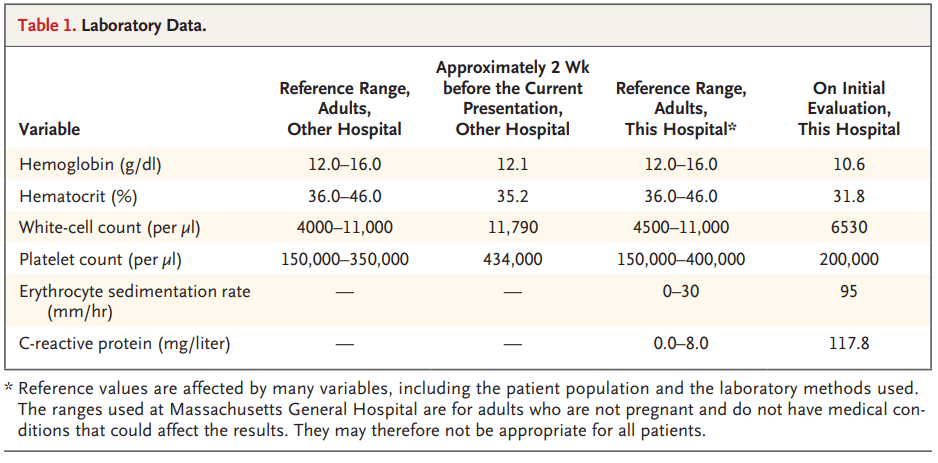
Laboratorio en Massachusetts General Hospital
| Parámetro | Valor | Referencia |
|---|---|---|
| Hemoglobina | 10.6 g/dl | 12.0-16.0 |
| Hematocrito | 31.8% | 36.0-46.0 |
| Leucocitos | 6,530/μl | 4,500-11,000 |
| Plaquetas | 200,000/μl | 150,000-400,000 |
| VSG | 95 mm/h | 0-30 |
| PCR | 117.8 mg/L | 0.0-8.0 |
- Función renal, electrolitos, glucosa, enzimas hepáticas: normales
- Pruebas negativas: SARS-CoV-2, influenza A/B, VIH-1/2, VHC
Estudios de Imagen
Radiografía de tórax
- Normal
Angio-TC de cabeza y cuello
- Sin anormalidades vasculares intracraneales
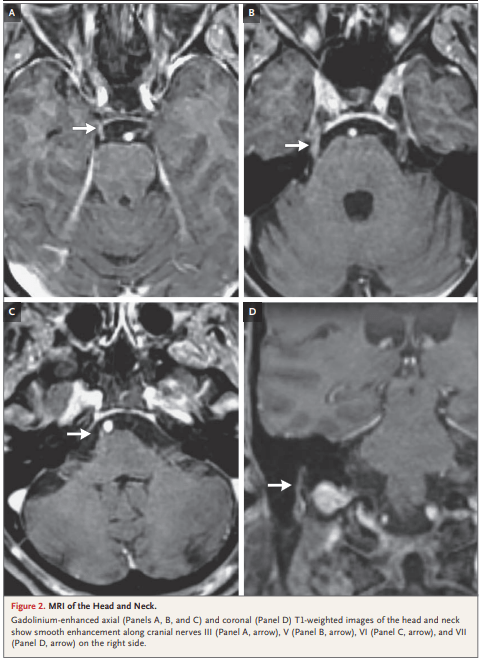
RMN de cabeza con gadolinio (Hallazgo clave)
- Sin infarto ni masa
- Realce a lo largo de múltiples nervios craneales DERECHOS:
- Par craneal III (oculomotor)
- Par craneal V (trigémino)
- Par craneal VI (abducens)
- Par craneal VII (facial)
Antecedentes Médicos
- Espondilosis lumbar con radiculopatía
- Diabetes mellitus tipo 2
- Hipertensión arterial
- Hiperlipidemia
- Enfermedad arterial coronaria
- Pólipos colónicos
- Apnea obstructiva del sueño
- Asma, rinitis alérgica, eczema
- Ansiedad
- Trastorno de movimiento periódico de extremidades
Antecedentes Epidemiológicos
- Residencia: Área suburbana costera del este de Massachusetts
- Ocupación: Educación
- Exposición: Caminatas frecuentes con su perro en áreas boscosas
- Viaje reciente: Europa
- Sin exposiciones específicas a animales, alimentos o insectos recordadas
- Ocasionalmente consume vino
- No tabaquismo ni otras sustancias
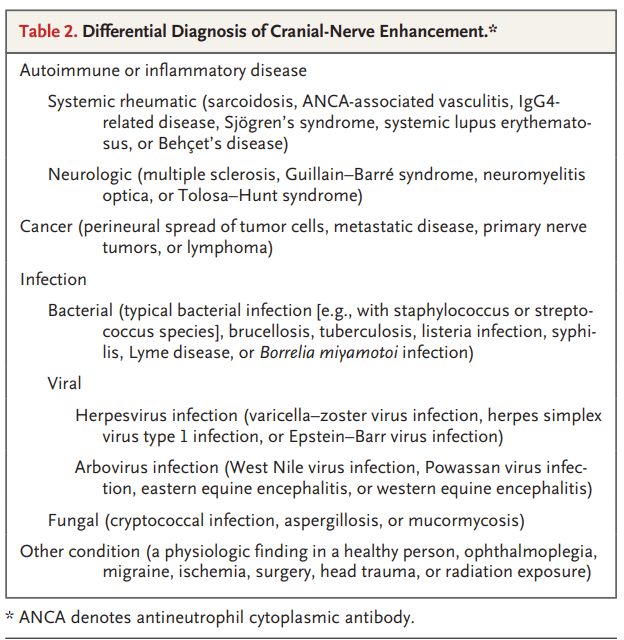
Diagnóstico Diferencial
1. Enfermedades Autoinmunes/Inflamatorias
- Sarcoidosis: Puede causar neurosarcoidosis con afectación de pares craneales (especialmente II, VII, VIII), pero generalmente unilateral. La ausencia de afectación pulmonar y meníngea hace menos probable este diagnóstico.
- Vasculitis asociada a ANCA: Puede afectar órbitas y SNC, pero usualmente con paquimeningitis. La función renal normal y ausencia de síntomas sinopulmonares la hacen improbable.
- Enfermedad relacionada con IgG4: Puede causar neuropatías craneales por paquimeningitis o inflamación orbitaria. La ausencia de realce meníngeo y la presencia de fiebre (que descarta este diagnóstico) la hacen improbable.
- Síndrome de Behçet, Lupus, Síndrome de Sjögren: Manifestaciones poco comunes sin otros síntomas característicos.
2. Neoplasias
- Linfoma del SNC: Puede causar realce de nervios craneales, pero típicamente bilateral. Ausencia de realce leptomeníngeo y lesiones parenquimatosas lo hace improbable.
3. INFECCIONES (Diagnóstico más probable)
Virales
- Herpesvirus (HSV, VZV): El estrés quirúrgico podría causar reactivación, pero el rash no es vesicular
- Arbovirus: Causarían meningoencefalitis
Bacterianas
- Neurosífilis: Puede afectar múltiples nervios craneales, pero usualmente con meningitis
- Borrelia miyamotoi: Fiebre y neuropatías craneales, pero típicamente sin rash en EE.UU.
ENFERMEDAD DE LYME (Diagnóstico final)
Características que apoyan el diagnóstico:
- Epidemiología perfecta:
- Residencia en Massachusetts (área endémica)
- Caminatas frecuentes con perro en áreas boscosas
- Presentación en julio (mes pico de transmisión por Ixodes scapularis)
- Manifestaciones clínicas:
- Síntomas prodrómicos 3 días antes de la cirugía (escalofríos, mialgias)
- Rash eritematoso múltiple (compatible con eritema migrans múltiple)
- Neuroborreliosis de Lyme:
- Posible radiculopatía (dolor severo en pierna izquierda post-cirugía)
- Neuritis craneal múltiple (pares III, V, VI, VII derechos)
- Fiebre
- Síndrome de Bannwarth:
- Tríada: radiculopatía dolorosa + pleocitosis linfocitaria en LCR + neuritis craneal
- Más común en Europa (B. garinii), pero reportado en EE.UU. con B. burgdorferi
- Factores agravantes:
- Uso de corticosteroides post-cirugía: Los glucocorticoides deterioran la respuesta inmune a espiroquetas, aumentando la carga microbiana y la gravedad de la enfermedad
Diagnóstico Confirmatorio
Serología para Enfermedad de Lyme
- Método de dos niveles modificado:
- IgM e IgG positivos para Borrelia burgdorferi
- Patrón típico de neuroborreliosis de Lyme aguda
Diagnóstico adicional
- PCR positiva para Babesia microti
- Coinfección en 2-10% de casos de Lyme aguda
- La fiebre persistente fue una clave importante
Tratamiento
Enfermedad de Lyme
- 1 dosis de ceftriaxona IV
- Doxiciclina oral por 20 días
- Recomendaciones IDSA: Ceftriaxona IV, penicilina IV o doxiciclina oral x 14-21 días
Babesiosis
- Tratamiento indicado a pesar de parasitemia baja debido al uso previo de corticosteroides (permisivos para babesiosis)
Pronóstico
- Generalmente favorable con diagnóstico y tratamiento oportunos
- La recuperación puede ser prolongada: Síntomas neurológicos pueden persistir hasta 1 año o más
- En la mayoría de casos ocurre retorno a la función basal
- Pueden persistir síntomas posinfecciosos: dolor, fatiga, disfunción neurocognitiva
Diagnóstico Final
Neuroborreliosis de Lyme con coinfección por Babesia microti
Puntos Clave de Aprendizaje
- Considerar enfermedades transmitidas por garrapatas en pacientes con exposición epidemiológica apropiada, incluso sin recuerdo de picadura
- El realce de múltiples nervios craneales en RMN es un hallazgo clave para el diagnóstico diferencial
- Los corticosteroides pueden exacerbar infecciones por espiroquetas y coinfecciones
- La coinfección es común en enfermedad de Lyme y debe considerarse con fiebre persistente
- El momento estacional (verano) es una pista epidemiológica importante
- Educar al paciente sobre recuperación prolongada es esencial para manejo de expectativas
https://www.nejm.org/doi/full/10.1056/NEJMcpc2412529

Descubre más desde Medicina Cardiometabólica
Suscríbete y recibe las últimas entradas en tu correo electrónico.
