🔷 ¿QUÉ ES EL SÍNDROME METABÓLICO (SM)?
El Síndrome Metabólico no es una enfermedad única, sino un conjunto de factores de riesgo interconectados que multiplican el riesgo cardiovascular y metabólico. Su reconocimiento implica actuar de forma temprana, simultánea y estructurada sobre los siguientes dominios:
- Obesidad (sobre todo visceral)
- Hipertensión arterial
- Disglucemia (prediabetes o diabetes)
- Dislipidemia aterogénica (no-HDL elevado, triglicéridos ↑, HDL ↓)

📌 NUEVA DEFINICIÓN DIAGNÓSTICA (2022)
Para diagnóstico de SM se requiere:
🧍 Obligatorio:
- Obesidad:
- IMC ≥ 30 kg/m²
- o circunferencia abdominal ≥ 102 cm (varón), ≥ 88 cm (mujer)
➕ Más 2 de los siguientes:
- Hipertensión:
- PA ≥130/85 mmHg (consultorio) o ≥130/80 mmHg (MAPA)
- o uso de antihipertensivos
- Disglucemia:
- Glucosa en ayunas ≥ 100 mg/dl
- o HbA1c ≥ 5.7%
- o uso de fármacos hipoglucemiantes
- Colesterol no-HDL ≥ 130 mg/dl
- o uso de hipolipemiantes
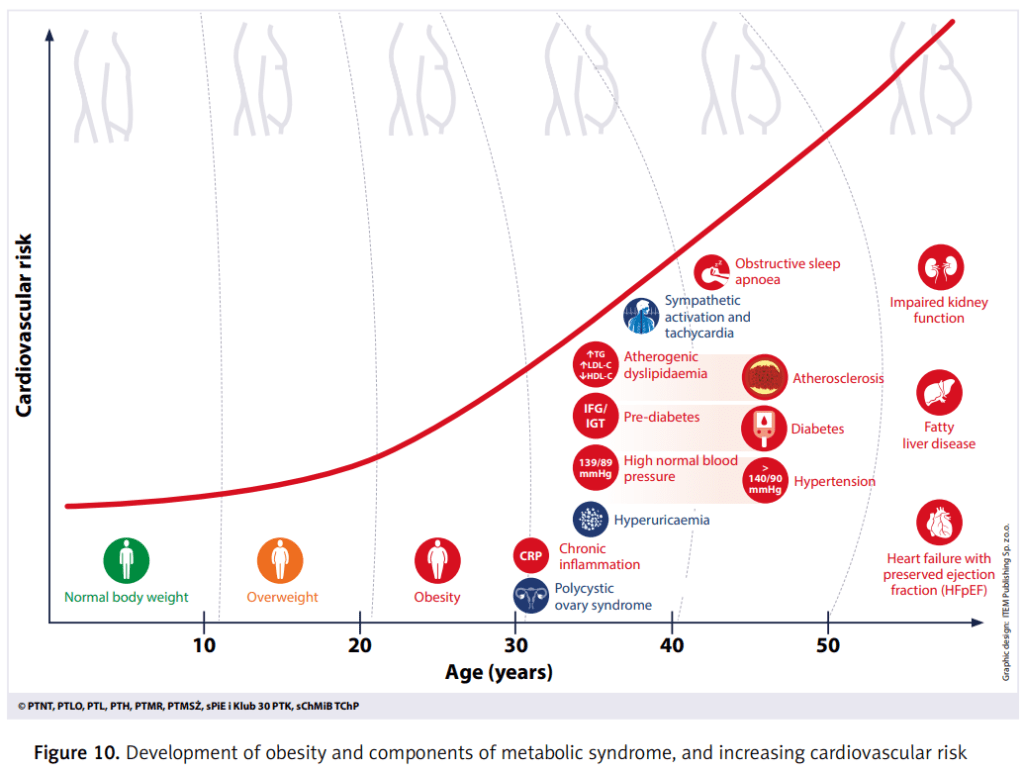
Además, se consideran criterios ampliados: esteatosis hepática, SAHOS, hiperuricemia, inflamación crónica, disfunción renal, IC-FEp, SOP.
🔺 Todo paciente con SM se considera automáticamente de alto riesgo cardiovascular.
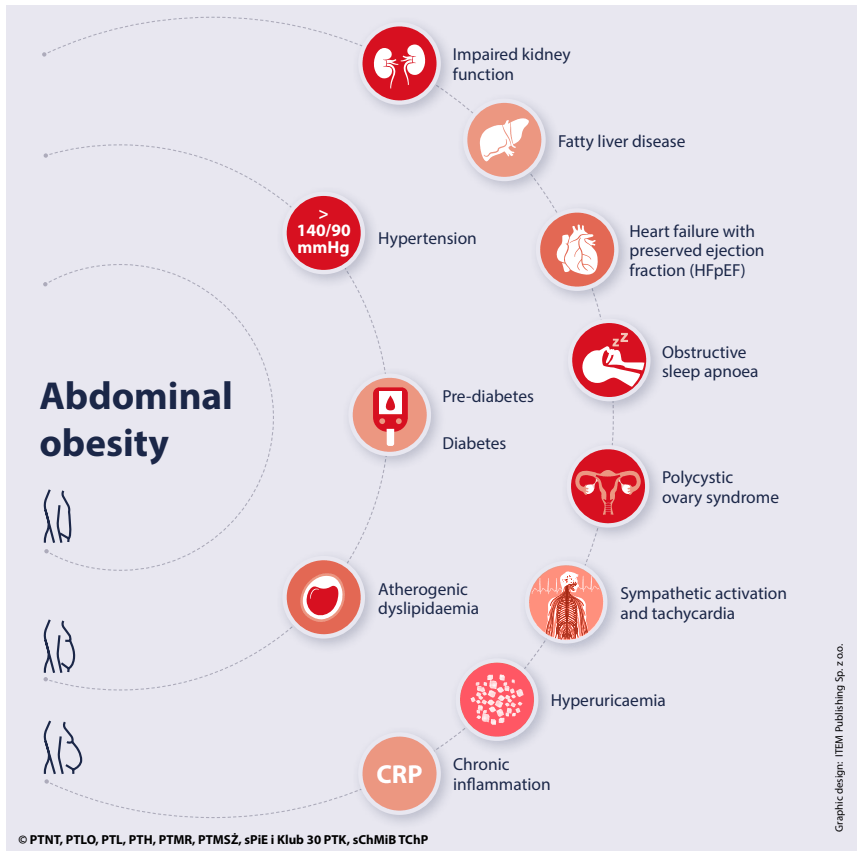
🔷 ¿POR QUÉ ES IMPORTANTE?
✅ Multiplica el riesgo de:
- Infarto e ictus
- Diabetes tipo 2
- Falla renal crónica
- Hígado graso y cáncer hepático
- Muerte cardiovascular
✅ Su tratamiento reduce eventos duros y permite prevención primaria y secundaria efectiva.
🛠️ ENFOQUE DE MANEJO PRÁCTICO
🥦 1. INTERVENCIÓN SOBRE ESTILO DE VIDA
🔸 A. Nutrición
- Reducir grasas trans y saturadas (embutidos, frituras)
- Evitar azúcares simples y bebidas azucaradas
- Incrementar fibra (legumbres, verduras, granos integrales)
- Consumir omega-3 (pescado azul)
- Disminuir la sal
🔸 B. Actividad Física (recomendación ESC 2021)
- 150–300 min/semana de actividad aeróbica moderada
- o 75–150 min/semana intensa
- ➕ ejercicio de resistencia 2 veces por semana
- Prescribir según principios FITT (Frecuencia, Intensidad, Tiempo, Tipo)
🔸 C. Sueño y ritmo circadiano
- Dormir 7–8 h por noche, con buena calidad
- Evitar pantallas, ejercicio intenso y comida antes de dormir
🔸 D. Alcohol
- Lo más seguro es evitarlo
- Aumenta peso, triglicéridos, PA y ácido úrico
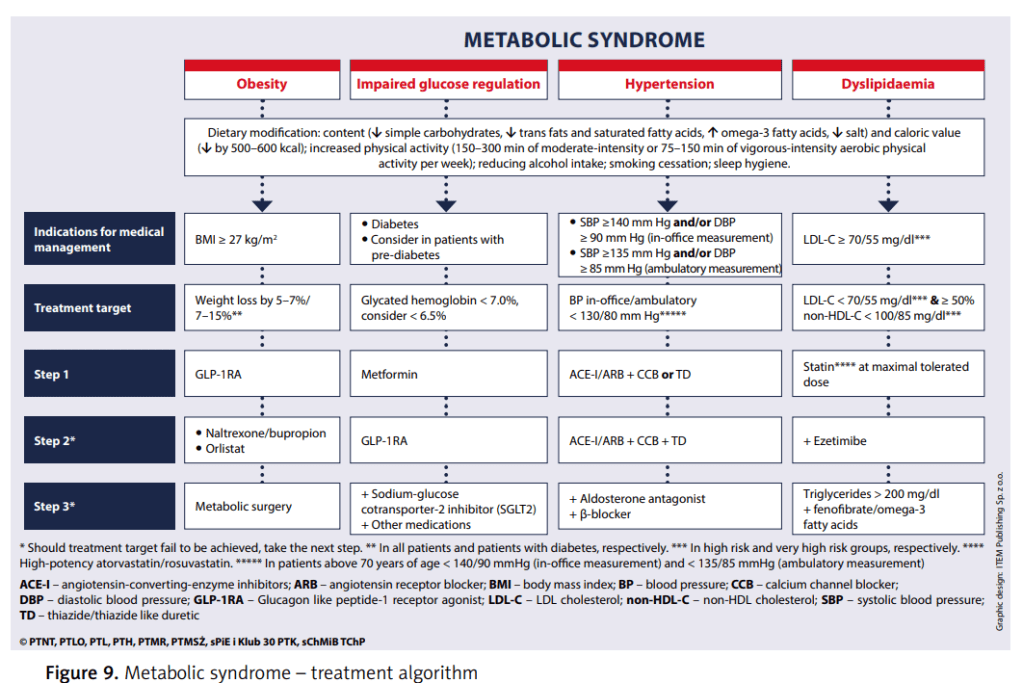
⚖️ 2. MANEJO DE LA OBESIDAD
🧩 Enfoque escalonado:
- Terapia nutricional personalizada
- Actividad física estructurada
- Apoyo psicológico / cognitivo-conductual
- Fármacos antiobesidad:
- Orlistat
- Bupropion/naltrexona (útil si hay TCA o depresión)
- GLP-1 RA: Liraglutida (3 mg), Semaglutida (2.4 mg) 👉 primera línea si hay diabetes, SAHOS, MAFLD o SOP
- Cirugía bariátrica
- IMC ≥ 40
- IMC ≥ 35 con comorbilidades
- IMC ≥ 30 con DM2 no controlada
🩺 3. CONTROL DE DISGLUCEMIA
- Meta: HbA1c < 7%
- Todos los prediabéticos deben cambiar estilo de vida.
- Metformina: en < 60 años con IMC ≥ 35 o antecedente de DM gestacional.
- GLP-1RA útiles para retrasar progresión a DM2.
- DM2 con SM: considerar iSGLT2 o GLP-1RA desde inicio si hay RCV alto.
🧬 4. CONTROL DE DISLIPIDEMIA
- Colesterol no-HDL: marcador central (más útil que LDL solo)
- Metas:
- Alto riesgo: LDL < 70 mg/dl, no-HDL < 100 mg/dl
- Muy alto riesgo: LDL < 55 mg/dl, no-HDL < 85 mg/dl
- Tratamiento escalonado:
- Estatinas altas dosis
- Añadir ezetimibe
- Añadir iPCSK9 (si sigue fuera de metas)
- Considerar omega-3 o fibratos si TG > 200 mg/dl
🩸 5. MANEJO DE LA HIPERTENSIÓN
- Meta: < 130/80 mmHg (menores de 70 años)
- Tratamiento inicial: combinación IECA o ARA II + bloqueador cálcico o diurético (preferir formulación combinada)
- Añadir 3er fármaco si no se controla
- Considerar: MRA, betabloqueador (nebivolol), clonidina
🧠 COMPONENTES ADICIONALES Y SU ENFOQUE
| Condición | Relevancia y Acción |
|---|---|
| Hígado graso (MAFLD) | Perder 7–10% peso, evaluar fibrosis (FIB-4, elastografía), tratar factores metabólicos, considerar cirugía. |
| IC con FEp | Sospechar en obesos con disnea, PA alta, edad > 60. Diagnóstico ecocardiograma + BNP/NT-proBNP. Tratar causas + empagliflozina. |
| SAHOS | Sospechar con ronquidos, apneas, somnolencia, nicturia. Tratar con pérdida de peso y CPAP. |
| SOP | Cribado de SM, tratar con metformina o GLP-1RA si hay obesidad. |
📊 CONCLUSIONES CLAVE PARA LA PRÁCTICA CLÍNICA
- El SM es un marcador temprano de riesgo cardiovascular y metabólico global.
- El tratamiento debe ser multicomponente, simultáneo e individualizado.
- La intervención sobre el estilo de vida es la base, pero debe combinarse con terapia farmacológica cuando sea necesario.
- El manejo oportuno y estructurado previene eventos mayores, mejora la calidad de vida y reduce costos sanitarios.
📣 APLICACIONES PRÁCTICAS
✅ En consulta:
- Usa el SM como «bandera roja» para iniciar intervención intensiva.
- Integra al paciente en un plan personalizado de cambio de estilo de vida.
✅ En docencia:
- Enseña el SM como una «ventana diagnóstica» de oportunidad.
✅ En prevención poblacional:
- Promueve educación sobre alimentación, ejercicio, sueño, y manejo del estrés.

Suscríbete para seguir leyendo
Suscríbete para obtener acceso al contenido íntegro de esta entrada y demás contenido exclusivo para suscriptores.

