🩺 Por qué este tema importa más en SERUMS que en cualquier otro escenario
En un hospital, el paciente inestable llega rodeado de monitores, especialistas y un carro de paro. En una posta de la selva, de la sierra o de un caserío amazónico, llega cargado en una mototaxi o en hombros de un familiar, y solo te tiene a ti. No hay laboratorio inmediato, no hay tomógrafo, no hay UCI. Tienes una camilla, lo que cargues en tu mochila clínica, y unos minutos para decidir.
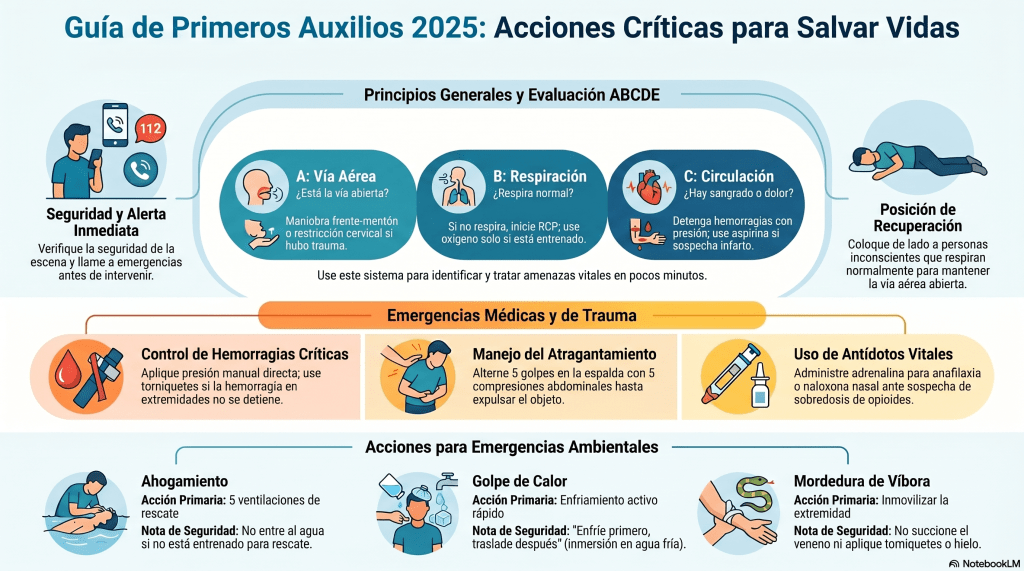
El ABCDE no es un examen de la facultad. Es la herramienta más subestimada y más poderosa del primer nivel. No te pide saberlo todo: te pide mirar en orden, intervenir en cada paso lo que se pueda, y reconocer cuándo el paciente ya no puede quedarse contigo.
💡 Principio rector del SERUMS: No tienes que resolverlo todo. Tienes que reconocer rápido, estabilizar lo posible y referir oportunamente. El criterio salva más vidas que el protocolo más elegante.
Las guías ERC 2025 First Aid validaron explícitamente el uso del ABCDE para todo proveedor de primer contacto, no solo hospitalario. Eso significa que en tu posta tienes legitimidad metodológica para usarlo como tamizaje rápido. Y debe ser completo pero breve: en simulación, una evaluación ABCDE bien hecha toma entre 2 y 6 minutos. Ese es tu objetivo.
🛡️ Paso cero: Safety y sangrado catastrófico
Antes incluso de la «A», la guía ERC 2025 introdujo dos verificaciones que en Perú rural cambian desenlaces:
¿Es seguro acercarse? Suena obvio hasta que llega un paciente con organofosforado en la ropa, un agresor cerca o cables eléctricos en el suelo. Tu seguridad no es egoísmo: si tú caes, no queda nadie.
¿Hay sangrado exsanguinante visible? Si hay una hemorragia masiva en extremidad o en cuello, se controla antes de abrir la vía aérea. Presión directa firme, gasa hemostática si hay, torniquete si la hemorragia de extremidad no cede. Marcar la hora del torniquete con plumón sobre la piel o sobre el dispositivo.
Solo después de estos dos pasos, entras al ABCDE clásico.
🅰️ A — Vía aérea
Qué buscas
Permeabilidad. ¿El aire entra y sale? ¿Hay ruidos anormales (estridor, ronquido, gorgoteo)? ¿Hay edema visible de lengua, labios, cuello? ¿Hay cuerpo extraño? ¿Hay trauma facial o cervical que comprometa la vía?
Qué haces en posta
- Si está consciente y habla en frases completas: la vía aérea está permeable. Sigue.
- Si hay ronquido o lengua caída: maniobra frente-mentón (o tracción mandibular si sospechas trauma cervical).
- Si hay secreciones o vómito: lateralizar y aspirar si tienes con qué.
- Si hay cuerpo extraño visible: retíralo solo si lo ves claramente. Nunca barrido digital a ciegas — empuja el cuerpo más adentro.
- Si hay edema progresivo (anafilaxia, quemadura por inhalación): adrenalina IM 0.3–0.5 mg en muslo sin demora y referencia urgente, porque la vía aérea se va a cerrar.
🚨 Cuándo referir desde la A
- Estridor que no cede.
- Sospecha de quemadura de vía aérea (hollín en boca/narinas, vibrisas chamuscadas, voz ronca tras incendio).
- Trauma facial severo con compromiso de vía aérea.
- Cualquier paciente que no puede mantener su propia vía aérea por sí mismo.
🅱️ B — Ventilación
Qué buscas
Frecuencia respiratoria, simetría torácica, uso de musculatura accesoria, saturación de oxígeno, ruidos respiratorios anormales.
Signos de alarma respiratorios
| Hallazgo | Por qué importa |
|---|---|
| FR < 10 rpm | Depresión del SNC: opioides, TCE, hipotermia, agotamiento pre-paro |
| FR > 30 rpm | Acidosis, sepsis, shock, neumonía severa, ansiedad extrema |
| FR > 35–40 rpm sostenida | Fatiga inminente, pre-paro respiratorio |
| SatO₂ < 90% con O₂ | Falla respiratoria establecida |
| Uso de músculos accesorios | Tiraje intercostal, supraesternal, aleteo nasal |
| Habla entrecortada | No completa frases — equivalente clínico a SatO₂ < 90% |
| Respiración paradójica | Fatiga diafragmática, paro inminente |
| Cianosis central | Hipoxemia severa (lengua y mucosas, no solo dedos) |
Metas de oxígeno actualizadas (ERC 2025)
- Población general: SatO₂ 94–98%.
- EPOC conocido: 88–92% (titulado, evitar exceso).
- Hipoxemia severa < 88%: alto flujo sin restricción, incluso en EPOC. Esto corrige la práctica antigua de «no dar mucho oxígeno al EPOC», que costaba vidas.
🚨 Cuándo referir desde la B
- SatO₂ < 92% persistente pese a oxígeno bien administrado.
- Fatiga respiratoria, respiración paradójica.
- Sospecha de neumotórax a tensión (asimetría, hipoventilación unilateral, ingurgitación yugular, hipotensión).
- Crisis asmática que no responde a salbutamol nebulizado tras 3 dosis.
- Cualquier deterioro respiratorio en menor de 5 años o adulto mayor frágil.
❤️ C — Circulación
Qué buscas
Perfusión tisular. La presión arterial es el último parámetro en caer: cuando el paciente se hipotensa, el shock ya está avanzado. Hay signos más precoces.
Lo clásico
- PAS < 90 mmHg o caída ≥ 40 mmHg respecto a la basal.
- FC > 120 lpm sostenida (sin causa obvia).
- FC < 50 lpm sintomática.
Lo que añade valor (y casi nadie enseña bien)
| Signo | Cómo evaluarlo en posta | Significado |
|---|---|---|
| Llenado capilar > 3 s | Comprimir pulpejo o esternón 5 s, soltar | Hipoperfusión periférica — uno de los signos más precoces de shock |
| Índice de shock (FC/PAS) > 1 | Ej: FC 120 / PAS 90 = 1.33 | Shock oculto incluso con PA «normal» |
| Oliguria < 0.5 mL/kg/h | En adulto ≈ < 30 mL/h | Hipoperfusión renal sostenida |
| Piel fría, moteada, sudorosa | Especialmente rodillas y antebrazos | Vasoconstricción simpática → shock |
| Alteración del sensorio | Confusión, somnolencia | Hipoperfusión cerebral — es signo circulatorio, no solo neurológico |
Concepto clave que vale repetir
Un paciente con PA «normal» pero llenado capilar prolongado, taquicardia, oliguria y piel fría está en shock compensado y va a colapsar. No esperes a que se hipotense para actuar.
Maniobra útil sin recursos: elevación pasiva de piernas
La ERC 2025 valida que elevar pasivamente las piernas a 30–60° puede dar una mejoría transitoria (menos de 7 minutos) de la perfusión en shock no traumático. No es tratamiento definitivo, pero compra tiempo mientras canalizas vía, preparas fluidos o coordinas la referencia.
🚨 Cuándo referir desde la C
- PAS < 90 que no responde a un bolo de cristaloides.
- Llenado capilar > 3 s persistente con taquicardia.
- Sospecha de sepsis, hemorragia interna, IAM, embolia pulmonar.
- Cualquier signo de hipoperfusión sostenida.
- Necesidad anticipada de vasopresores (no los tienes en posta — es una causa de referencia inmediata).
🧠 D — Disability (estado neurológico)
La escala que las guías ERC 2025 actualizaron: ACVPU
Antes era AVPU. Ahora es ACVPU, con una «C» nueva que detecta deterioro cognitivo sutil:
- Alert — alerta y orientado
- Confusion — confusión nueva o en deterioro ← cambio reciente, importante
- Verbal — responde a la voz
- Pain — responde al dolor (presión en trapecio)
- Unresponsive — no responde
Es rápida, no requiere cálculo, y para tamizaje en posta funciona muy bien. Un paciente que pasa de A a C ya es alarma.
Glasgow: cuando necesitas más precisión
| Glasgow | Interpretación | Acción en posta |
|---|---|---|
| 15 | Alerta, orientado | Reevaluar seriadamente |
| 14 | Confusión leve | Vigilancia estrecha, buscar causa |
| 13 | Limítrofe | Umbral de preocupación — referir si hay TCE, intoxicación o sepsis |
| 9–12 | Compromiso moderado | Referir con monitoreo, oxígeno, vía permeable |
| ≤ 8 | Coma | No protege vía aérea. Lateralizar si no hay trauma cervical, cánula orofaríngea, bolsa-mascarilla preparada, referencia inmediata con acompañamiento |
Regla de bolsillo: «Glasgow 8, vía aérea avanzada». En primer nivel no intubas, pero la conducta cambia radicalmente: ese paciente no puede protegerse solo y la aspiración es el riesgo más alto del traslado.
Antes de asumir cualquier déficit neurológico: glucemia capilar
La hipoglucemia es el gran imitador. Un paciente con hemiplejia y disartria puede ser ACV… o puede ser un diabético con glucosa de 35. Mide siempre glucosa capilar antes de etiquetar nada como neurológico. Es de los errores más frecuentes y más fáciles de evitar.
Pupilas: lo que dicen en 5 segundos
- Anisocoria > 1 mm → sospecha de herniación o lesión estructural.
- Mióticas puntiformes → opioides u organofosforados (¡tratables con naloxona o atropina!).
- Midriáticas fijas bilaterales → mal pronóstico, pero descartar atropina, anfetaminas, hipotermia profunda antes de rendirse.
Convulsión activa
- Proteger de lesiones, lateralizar, oxígeno.
- Si dura más de 5 minutos o se repite sin recuperar conciencia: estado epiléptico.
- Manejo: diazepam 10 mg EV o midazolam 10 mg IM (especialmente útil sin acceso venoso, frecuente en posta).
- Referencia inmediata.
🚨 Cuándo referir desde la D
- Glasgow ≤ 13 o caída ≥ 2 puntos durante la observación.
- Déficit neurológico focal nuevo (sospecha de ACV, ventana de trombólisis hasta 4.5 h, trombectomía hasta 24 h con imagen seleccionada).
- Convulsión persistente o recurrente.
- Hipoglucemia que no corrige con dextrosa.
- Pupilas asimétricas o fijas.
- Sospecha de intoxicación con compromiso del sensorio.
🌡️ E — Exposure y entorno
Este es el paso que más se salta en posta, y donde más se pierden diagnósticos.
Qué hacer
- Examinar cabeza a pies, incluyendo dorso (rotar en bloque si sospechas trauma).
- Buscar específicamente:
- Hemorragias ocultas (axilas, periné, espalda).
- Mordeduras de serpiente (crítico en San Martín — Bothrops es la más frecuente).
- Petequias o púrpura (meningococo, dengue grave).
- Marcas de inyección, parches transdérmicos (fentanilo).
- Erupciones, signos de anafilaxia.
- Lesiones traumáticas no evidentes.
- Medir temperatura central si hay sospecha de hipo o hipertermia.
- Prevenir hipotermia activamente: retirar ropa mojada, cubrir con mantas secas, aislar del suelo. La hipotermia empeora coagulopatía y mortalidad en trauma y sepsis — y en zonas altoandinas o por exposición fluvial es real.
🚨 Cuándo referir desde la E
- Hipotermia < 35°C con alteración del sensorio.
- Hipertermia > 40°C (golpe de calor) — iniciar enfriamiento activo y referir.
- Hallazgos ocultos significativos: mordedura de serpiente con edema progresivo, púrpura fulminante, lesión traumática mayor no evidente al ingreso.
🚨 Tabla maestra: criterios de referencia desde el ABCDE
| Letra | Hallazgo que obliga a referir YA |
|---|---|
| C₀ (sangrado catastrófico) | Hemorragia exsanguinante no controlada con presión |
| A | Vía aérea no sostenible, estridor, edema progresivo, sospecha de quemadura de vía aérea |
| B | SatO₂ < 90% con O₂, FR < 10 o > 30, fatiga, cianosis, asimetría torácica |
| C | PAS < 90 que no responde, llenado capilar > 3 s, oliguria, índice de shock > 1, alteración del sensorio |
| D | Glasgow ≤ 13 o en caída, déficit focal nuevo, convulsión persistente, pupilas asimétricas |
| E | Hipotermia < 35°C, hipertermia > 40°C, mordedura con edema progresivo, hallazgos ocultos graves |
🚐 Cómo se refiere bien (y por qué importa tanto como el manejo)
Una buena referencia puede salvar tantas vidas como un buen diagnóstico. En zonas con traslados largos (frecuente en San Martín, Loreto, Amazonas), la calidad del traslado es el tratamiento durante esas horas.
- Comunicar antes de trasladar: RefCon, SAMU 106 o el hospital receptor por radio o teléfono. Que sepan qué llega y se preparen.
- Estabilizar primero: 10 minutos bien usados pueden cambiar el desenlace. No trasladar en agonía si se puede mejorar antes.
- Hoja de referencia completa: signos vitales seriados con hora, manejo administrado con dosis y hora, evolución durante la observación.
- Acompañamiento profesional según gravedad: paciente con Glasgow ≤ 12, hipoxémico o hipotenso requiere acompañamiento médico, no solo del chofer.
- Insumos mínimos para el traslado: oxígeno con suficiente carga, vía permeable, medicación de rescate (adrenalina, diazepam, dextrosa, atropina según sospecha), bolsa-mascarilla, aspirador manual.
- Reevaluar cada 5–10 minutos durante el traslado y documentar. Un Glasgow que cae 2 puntos en ruta cambia la urgencia y debe avisarse al hospital receptor antes de llegar.
⚠️ Errores frecuentes en la evaluación ABCDE en primer nivel
Por experiencia y por revisión de casos:
- No medir glucemia en un paciente con déficit neurológico.
- Saltar la «E» y perder mordeduras, petequias o lesiones ocultas.
- Confiar solo en la presión arterial y no detectar shock compensado por llenado capilar y taquicardia.
- Dar oxígeno de rutina en IAM sin hipoxemia (ya no se recomienda).
- Trasladar a un paciente inestable sin estabilizar primero, con la idea errónea de «que lo vea el especialista cuanto antes».
- No reevaluar durante el traslado y enterarse en el hospital receptor que el paciente cayó 4 puntos de Glasgow en ruta.
- Olvidar la tiamina en el paciente con sospecha de abstinencia alcohólica antes de dar dextrosa.
- Minimizar la confusión nueva («está nervioso») cuando es signo precoz de hipoxia, hipoperfusión o sepsis.
🧭 Mensaje final
El ABCDE no es una checklist académica. Es una secuencia de decisiones, donde cada letra responde a una pregunta operativa: ¿esto lo mata en los próximos cinco minutos? Si la respuesta es sí en cualquier letra, te detienes ahí, intervienes con lo que tienes, y luego sigues.
En SERUMS, donde frecuentemente eres la única atención médica que ese paciente recibirá a tiempo, el orden salva más que el conocimiento exhaustivo. La medicina de primer nivel no es medicina de segunda. Muchas veces, es la única medicina que decide el desenlace.
Aprende a mirar en orden. Aprende a intervenir lo posible. Aprende a reconocer cuándo el paciente ya no se queda contigo. Ese criterio, afinado turno a turno, es lo que te convierte en un médico de verdad.
Descubre más desde Medicina Cardiometabólica
Suscríbete y recibe las últimas entradas en tu correo electrónico.
