Manejo inicial práctico para el médico de primer nivel
🩺 Por qué este tema decide vidas en primer nivel
La insuficiencia respiratoria aguda es probablemente el motivo de consulta más frecuente que termina en paro cardiorrespiratorio dentro de la posta. Y casi siempre por la misma razón: se reconoció tarde. El paciente llega disneico, se le da oxígeno, se le observa «a ver cómo evoluciona», y veinte minutos después está bradipneico, somnoliento y entrando en paro.
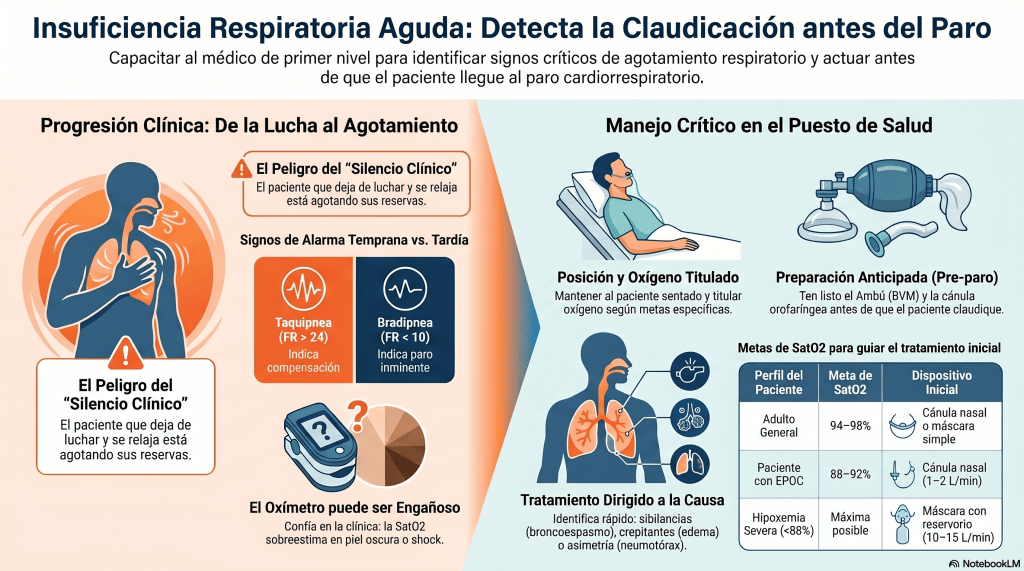
La trampa de la insuficiencia respiratoria es que el paciente compensa hasta que ya no puede más. Cuando deja de luchar, no es porque mejoró: es porque se está agotando. Esa transición de «muy taquipneico y luchando» a «respira tranquilo» puede ser la antesala del paro respiratorio, no de la mejoría.
💡 Principio rector: En insuficiencia respiratoria aguda, el silencio es peligroso. El paciente que deja de hablar, deja de toser y «se relaja» después de luchar, está claudicando. Reconocerlo antes del paro es lo que distingue al médico atento del que llega tarde.
🔍 Reconocer la insuficiencia respiratoria: lo clínico antes que el oxímetro
Signos de alarma temprana (paciente compensando)
| Hallazgo | Qué te dice |
|---|---|
| Taquipnea (FR > 24) | Primer signo de alarma, más sensible que la SatO₂ |
| Habla entrecortada | No completa frases — equivale clínicamente a hipoxemia significativa |
| Uso de músculos accesorios | Esternocleidomastoideo, intercostales, supraesternales, aleteo nasal |
| Postura en trípode | Manos apoyadas, hombros elevados — necesita toda su musculatura para respirar |
| Ansiedad, agitación | Hipoxia cerebral precoz, frecuentemente confundida con «nervios» |
| Sudoración fría | Estrés respiratorio y simpático |
Signos de alarma tardía (paciente claudicando — pre-paro)
| Hallazgo | Qué te dice |
|---|---|
| Bradipnea (FR < 10) | Agotamiento del centro respiratorio o depresión del SNC |
| Respiración paradójica | Abdomen y tórax se mueven en oposición — fatiga diafragmática inminente |
| Cianosis central | Hipoxemia severa (lengua, mucosas, no solo dedos) |
| Alteración del sensorio | Confusión → somnolencia → coma |
| Silencio auscultatorio | En asma severo: tan poco aire entra que ya no hay sibilancias |
| Bradicardia con hipoxemia | Pre-paro inminente — el corazón sigue al pulmón |
| «Se tranquilizó» | El más engañoso: paciente que deja de luchar no mejoró, claudicó |
🩺 La oximetría: útil pero con trampas
La SatO₂ es una herramienta valiosa, pero tiene limitaciones que debes conocer en posta:
- Sobreestima en piel oscura y en pacientes con alta pigmentación (la ERC 2025 lo destaca explícitamente). En zona amazónica y andina con población mestiza/indígena, esto es real.
- Lecturas inexactas en shock, vasoconstricción, hipotermia, esmalte de uñas grueso, movimiento o batería baja.
- No detecta hipercapnia. Un paciente con SatO₂ 95% puede estar reteniendo CO₂ y entrando en narcosis.
Regla operativa: confía más en la clínica que en el número del oxímetro. Un paciente con SatO₂ 94% pero usando músculos accesorios, hablando entrecortado y con FR 30 está en falla respiratoria. Trátalo como tal.
🫁 Tipos de insuficiencia respiratoria
Saber esto cambia el manejo:
Tipo I (hipoxémica)
- SatO₂ baja con CO₂ normal o bajo.
- Causas: neumonía, edema pulmonar, embolia pulmonar, SDRA, contusión pulmonar.
- Responde bien al oxígeno suplementario.
Tipo II (hipercápnica)
- SatO₂ baja con CO₂ elevado.
- Causas: EPOC exacerbado, asma severo agotado, depresión del SNC (opioides, sedantes), enfermedad neuromuscular.
- El oxígeno alto sin titular puede empeorar la hipercapnia (especialmente en EPOC).
- Requiere ventilación, no solo oxígeno.
Banderas clínicas para sospechar Tipo II en posta:
- Asterixis (temblor aleteante).
- Cefalea, somnolencia diurna, edema palpebral matutino (sugieren hipercapnia crónica).
- Antecedente de EPOC, obesidad mórbida, enfermedad neuromuscular.
- Uso reciente de opioides, sedantes, alcohol.
💊 Manejo inicial concreto en posta
1️⃣ Posición
- Sentado o semisentado a 45–60°. Casi nunca un paciente con falla respiratoria tolera el decúbito.
- Si tolera, postura de tres puntos (sentado al borde de la camilla con manos apoyadas) — facilita uso de musculatura accesoria.
- Decúbito lateral solo si hay alteración del sensorio con vía aérea no protegida.
2️⃣ Oxígeno titulado
| Paciente | Meta SatO₂ | Dispositivo inicial |
|---|---|---|
| Adulto general | 94–98% | Cánula nasal 2–6 L/min, máscara simple 6–10 L/min |
| EPOC conocido | 88–92% | Cánula nasal 1–2 L/min, titular |
| Hipoxemia severa < 88% | Lo más alto posible | Máscara con reservorio 10–15 L/min, incluso en EPOC (la hipoxemia mata más rápido que la hipercapnia) |
Precaución en EPOC: el oxígeno excesivo puede deprimir el estímulo respiratorio y empeorar hipercapnia. Pero la guía ERC 2025 es clara: si hay hipoxemia severa, no restringir oxígeno. Primero corriges la hipoxia, luego ajustas.
3️⃣ Identificar y tratar la causa
El oxígeno gana tiempo, pero el tratamiento es de la causa. En posta debes orientarte rápido:
| Sospecha | Pistas clínicas | Acción inicial |
|---|---|---|
| Broncoespasmo (asma/EPOC) | Sibilancias, antecedente, uso de inhaladores | Salbutamol nebulizado + ipratropio + corticoide |
| Edema agudo de pulmón | Crepitantes bibasales, ortopnea, ingurgitación yugular, antecedente cardíaco | Sentar, oxígeno alto, furosemida 40 mg EV, nitroglicerina SL si PAS > 110 |
| Neumonía | Fiebre, tos productiva, foco auscultatorio | Antibiótico precoz, hidratación, oxígeno |
| Neumotórax a tensión | Asimetría torácica, hipoventilación unilateral, ingurgitación, hipotensión | Toracocentesis con aguja sin demora |
| Embolia pulmonar | Disnea súbita, dolor pleurítico, factores de riesgo (cirugía, inmovilización, cáncer) | Oxígeno, anticoagulación si confirmado en hospital, referir |
| Cuerpo extraño | Inicio súbito durante alimentación o juego | Maniobra de Heimlich |
| Anafilaxia | Edema, urticaria, exposición reciente | Adrenalina IM 0.3–0.5 mg sin demora |
| Intoxicación opioide | Miosis puntiforme, FR < 10, antecedente | Naloxona 0.4 mg EV/IM/IN |
4️⃣ Preparar para deterioro
Si el paciente tiene cualquier signo de claudicación, no esperes al paro para preparar el material. En la posta, ten listo desde el primer minuto:
- Bolsa-mascarilla (BVM) conectada a oxígeno con reservorio.
- Cánula orofaríngea del tamaño correcto (de comisura labial a ángulo mandibular).
- Aspirador funcional con sondas de aspiración.
- Vía periférica permeable.
- Adrenalina (para anafilaxia o paro).
- Naloxona si sospecha de opioides.
Indicación de iniciar ventilación con BVM en posta:
- FR < 8 o apnea.
- Glasgow ≤ 8 con pérdida de protección de vía aérea.
- Bradicardia + hipoxemia que no responde a oxígeno.
- Cianosis progresiva pese a oxígeno alto flujo.
🧠 Errores frecuentes en el manejo de la falla respiratoria en posta
- Confundir «se tranquilizó» con mejoría. La transición de lucha a calma sin mejoría clínica es claudicación.
- Confiar solo en la SatO₂ y no mirar al paciente. Un número normal con clínica de falla = falla.
- No titular oxígeno en EPOC — pero también el error opuesto: restringir oxígeno con hipoxemia severa por miedo a la hipercapnia.
- Acostar al paciente que llega ortopneico para «examinarlo mejor».
- No preparar bolsa-mascarilla hasta que ya está en paro.
- Olvidar mirar el tórax completo y perder neumotórax a tensión.
- No medir glucemia en disneico con alteración del sensorio (la cetoacidosis puede presentarse como Kussmaul).
- No buscar cuerpo extraño en niño con disnea súbita sin antecedente respiratorio.
- No iniciar antibiótico precoz en sospecha de neumonía severa.
🚨 Cuándo referir desde la falla respiratoria
Toda insuficiencia respiratoria moderada-severa se refiere. La pregunta es cómo y con qué urgencia.
Referencia inmediata con acompañamiento médico
- SatO₂ < 92% persistente pese a oxígeno bien administrado.
- FR > 30 sostenida o < 10.
- Signos de fatiga respiratoria (paradójica, accesorios marcados, agotamiento).
- Alteración del sensorio.
- Sospecha de neumotórax a tensión, embolia pulmonar, edema agudo de pulmón.
- Sospecha de Tipo II (hipercápnica) con somnolencia o asterixis.
- Sin respuesta al tratamiento inicial.
- Cualquier paciente con FR < 10 o sospecha de pre-paro.
Coordinación con hospital receptor
- Llama antes de salir con el resumen: edad, sospecha diagnóstica, signos vitales, manejo dado, tiempo estimado de llegada.
- Pregunta si tienen ventilador disponible si el paciente probablemente lo necesita (UCI, hospital con neumología/intensivismo).
- Si está en distrito alejado: considerar transporte aéreo si está disponible y la condición lo amerita.
📋 Tabla resumen: insuficiencia respiratoria aguda en posta
| Acción | Detalle |
|---|---|
| Posición | Sentada o semisentada, no decúbito |
| Oxígeno | Titulado a 94–98% (88–92% si EPOC); alto flujo si SatO₂ < 88% |
| Vía periférica | Permeable, lista para fármacos de rescate |
| Identificar causa | Broncoespasmo, edema pulmonar, neumonía, neumotórax, EP, anafilaxia, opioides |
| Tratamiento causal | Salbutamol, furosemida, antibiótico, toracocentesis, adrenalina, naloxona según sospecha |
| Preparar BVM | Si Glasgow ≤ 8, FR < 8, fatiga progresiva |
| Reevaluar cada 5–10 min | FR, SatO₂, sensorio, trabajo respiratorio |
| Llamar al hospital | Antes del traslado, con resumen y tiempo de llegada |
| Acompañamiento médico | En toda referencia con falla establecida |
🧭 Mensaje final
La insuficiencia respiratoria aguda no es una urgencia cualquiera: es la antesala más frecuente del paro cardiorrespiratorio en primer nivel. Lo que separa al paciente que sobrevive del que muere en la camilla es casi siempre el reconocimiento temprano de la claudicación y la preparación oportuna para asistir la ventilación.
En SERUMS no necesitas ventilador. Necesitas ojo clínico, oxígeno bien dado, una bolsa-mascarilla lista y una referencia bien coordinada. Con eso salvas la mayoría de los casos. Sin eso, el oxímetro te avisará cuando ya sea tarde.
El paciente disneico que deja de luchar no mejoró: claudicó. Reconócelo antes del paro.
Descubre más desde Medicina Cardiometabólica
Suscríbete y recibe las últimas entradas en tu correo electrónico.

Un comentario sobre “🫁 Insuficiencia respiratoria aguda en SERUMS: reconocer la fatiga antes del paro”